CIRCULAR EXTERNA 000003 DE 2026
(febrero 23)
Diario Oficial No. 53.408 de 23 de febrero de 2026
MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL
| PARA: | Superintendencia Nacional de Salud; Administradora de los Recursos del Sistema General de Seguridad Social en Salud (Adres); Entidades Promotoras de Salud y Entidades Obligadas a Compensar que se encuentren en medida de Vigilancia Especial de Intervención para Administrar por parte de la Superintendencia Nacional de Salud. |
| DE: | Ministerio de Salud y Protección Social |
| ASUNTO: | Directrices y Lineamientos para garantizar el efectivo flujo de recursos en la red pública Hospitalaria en aplicación del mecanismo de giro directo de las Entidades Promotoras de Salud y entidades obligadas a compensar que se encuentren en medida de vigilancia especial de intervención para administrar por parte de la Superintendencia Nacional de Salud. |
| FECHA: | 23 de febrero de 2026. |
Con la finalidad de atender la situación del flujo de recursos de la red pública hospitalaria del país en el marco del Sistema General de Seguridad Social en Salud, el Ministerio de Salud y Protección Social en calidad de ente rector de la política de salud, en ejercicio de sus facultades legales y reglamentarias, en cumplimiento de las órdenes impartidas por la Sala Especial de Seguimiento a la Sentencia T-760 de 2008 de la Corte Constitucional y atendiendo la "Reiteración de advertencia sobre el flujo de recursos hacia la red pública hospitalaria del país – 1 de enero de 2024 a 30 de septiembre de 2025" de la Contraloría General de la República, fija las siguientes directrices y lineamientos para garantizar el efectivo flujo de recursos en la red pública hospitalaria en aplicación del mecanismo de giro directo de las Entidades Promotoras de Salud y Entidades Obligadas a compensar que se encuentren en medida de vigilancia especial de intervención para administrar por parte de la Superintendencia Nacional de Salud, previas consideraciones fácticas y jurídicas:
1. Consideraciones.
1.1. Competencia del Ministerio de Salud y Protección Social para expedir directrices, lineamientos, reglamentaciones y otros instrumentos de carácter normativo como entidad rectora del Sistema General de Seguridad Social en Salud.
El ordenamiento jurídico colombiano le ha atribuido al Ministerio de Salud y Protección Social la potestad normativa para expedir directrices, lineamientos, reglamentaciones y otros instrumentos de carácter normativo referentes al funcionamiento del Sistema General de Seguridad Social en Salud y la garantía del derecho fundamental a la salud. En ese orden de ideas, a continuación, se desarrollan las disposiciones normativas que fundamentan dicha potestad.
Inicialmente, en virtud del artículo 154 de la Ley 100 de 1993, el Estado tiene la facultad de intervenir en el servicio público de seguridad social en salud, con el fin de garantizar los principios consagrados en la Constitución Política y en la ley.
De igual manera, se tiene que el literal a) del artículo 156 de la Ley 100 de 1993 preceptúa que el Gobierno nacional dirigirá, orientará, regulará, controlará y vigilará el servicio público esencial de salud que constituye el Sistema General de Seguridad Social en Salud.
Así mismo, según el artículo 173 de la Ley 100 de 1993 es función del Ministerio de Salud y Protección Social "3. Expedir las normas administrativas de obligatorio cumplimiento para las Entidades Promotoras de Salud, por las Instituciones Prestadoras de Servicios de Salud del Sistema General de Seguridad Social en Salud y por las direcciones seccionales, distritales y locales de salud".
Por otro lado, el artículo 42 de la Ley 715 de 2001 dispone que corresponde a la Nación la Dirección del sector salud y del Sistema General de Seguridad Social en Salud en el territorio nacional para lo cual le corresponde, entre otras, el ejercicio de la siguiente competencia: "42.3 Expedir la regulación para el sector salud y el Sistema General de Seguridad Social en Salud".
De igual forma, el artículo 5o de la Ley 1751 de 2015 preceptúa que son obligaciones del Estado, en calidad de responsable de respetar, proteger y garantizar el goce efectivo del derecho fundamental a la salud, entre otras: "(b) Formular y adoptar políticas de salud dirigidas a garantizar el goce efectivo del derecho en igualdad de trato y oportunidades para toda la población, asegurando para ello la coordinación armónica de las acciones de todos los agentes del Sistema", "(c) Establecer mecanismos para evitar la violación del derecho fundamental a la salud (…)", y "(i) Adoptar la regulación y las políticas indispensables para financiar de manera sostenible los servicios de salud y garantizar el flujo de recursos para atender de manera oportuna y suficiente las necesidades en salud de la población".
De esta manera, resulta claro que el Ministerio de Salud y Protección Social es competente para emitir lineamientos, reglamentaciones y otros instrumentos normativos para garantizar un correcto y adecuado funcionamiento del Sistema General de Seguridad Social en Salud.
Ahora bien, dicha potestad de intervención del Estado en el servicio público de seguridad social en salud y dicha potestad normativa se intensifica en los casos de intervención forzosa para administrar las entidades vigiladas por parte de la Superintendencia Nacional de Salud de conformidad con lo establecido en el artículo 233 de la Ley 100 de 1993, artículo 68 de la Ley 1753 de 2015, Ley 1966 de 2019, y los artículos 2.5.5.1.1, 2.5.2.2.1.15 del Decreto número 780 de 2016.
De manera especial, se debe señalar que en el numeral 42.8 de la Ley 715 de 2001 se definió como competencia de la Nación en el sector salud, en cabeza del Ministerio de Salud y Protección Social establecer los procedimientos y reglas para la intervención técnica o administrativa de instituciones que manejan recursos del Sistema General de Seguridad Social en Salud que sean intervenidas para su administración a través de la Superintendencia Nacional de Salud, dentro de las cuales se encuentran los lineamientos que por medio de esta circular se emiten.
Finalmente, se tiene que de conformidad con los artículos 103 y 104 de la Ley 489 de 1998, los Ministros ejercen el control administrativo de tutela el cual se orientará a constatar y asegurar que las actividades y funciones de los organismos y entidades que integran el respectivo sector administrativo se cumplan en armonía con las políticas gubernamentales.
1.2. Marco jurídico y decisiones de la Honorable Corte Constitucional y de otros Jueces de la República de obligatorio cumplimiento referentes a la necesidad de adoptar medidas concretas y específicas que garanticen efectivamente un adecuado flujo de recursos en el Sistema General de Seguridad Social en Salud.
En primer lugar, se debe iniciar señalando que el deber de garantizar un adecuado flujo de recursos en el Sistema General de Seguridad Social en Salud se encuentra contemplado en diversas normas de rango legal y reglamentario del ordenamiento jurídico colombiano y ha sido ratificado y desarrollado por parte de la Honorable Corte Constitucional en sendas providencias judiciales.
Desde Ley 1122 de 2007 se adoptaron sendas disposiciones para mejorar el flujo y la protección de los recursos del Sistema General de Seguridad Social en Salud, debiéndose destacar las medidas contempladas en el artículo 13 "Flujo y protección de los recursos" de la referenciada ley.
En ese mismo sentido, el artículo 3o de la Ley 1438 de 2011 que modifica el artículo 153 de la Ley 100 de 1993, establece que el sistema se financiará con los recursos destinados por la Ley para tal fin, los cuales deberán tener un flujo ágil y expedito.
Por su parte, la Ley 1438 de 2011 en su artículo 29 estableció que el Ministerio de Salud y Protección Social girará directamente, a nombre de las Entidades Territoriales, la Unidad de Pago por Capitación a las Entidades Promotoras de Salud, o podrá hacer pagos directos a las Instituciones Prestadoras de Servicios de Salud, con fundamento en el instrumento jurídico que para efecto definiera el Gobierno nacional.
En virtud de lo dispuesto en el precitado artículo el Gobierno nacional reglamentó el giro directo de los recursos por concepto de la Unidad de Pago por Capitación (UPC) del régimen subsidiado a través de los Decretos números 971 de 2011, modificado por los Decretos números 1700 y 3830 de 2011, 1713 de 2012 y 1095 de 2013, incorporados en el Capítulo 2, del Título 2 de la Parte 3 del Libro 2 del Decreto número 780 de 2016, Único Reglamentario del Sector Salud y Protección Social. Los porcentajes del giro directo en el régimen subsidiado, según la modalidad de los acuerdos de voluntades, se encuentran definidos en la Resolución número 1587 de 2016 expedida por el Ministerio de Salud y Protección Social.
Así mismo se han expedido leyes, como la Ley 1608 de 2013, por medio de la cual se adoptan medidas para mejorar la liquidez y el uso de algunos recursos del Sector Salud, la cual tuvo como objeto definir medidas para mejorar el flujo de recursos y la liquidez del sector salud, como por ejemplo, establecer la medida de giro directo para Entidades Promotoras de Salud del régimen subsidiado que se encuentren en medida de vigilancia especial, intervención o liquidación por parte de la Superintendencia Nacional de Salud.
Por su parte, el Decreto número 2464 de 2013 define el procedimiento para el giro directo de los recursos de la Unidad de Pago por Capitación de Entidades Promotoras de Salud del régimen contributivo, en medida de vigilancia especial, intervención o liquidación, incorporado en los artículos 2.6.1.1.5.1 a 2.6.1.1.5.3 del Decreto número 780 del 2016 Reglamentario del Sector Salud y Protección Social.
Posteriormente, el numeral 4 del artículo 3o del Decreto número 1429 de 2016 modificado por los Decretos 546 y 1264 de 2017, asignó a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud la función de efectuar giros directos a los prestadores de servicios de salud y proveedores de tecnologías en salud, así como realizar las transferencias que correspondan a los distintos agentes del sistema de salud.
Más adelante el artículo 150 de la Ley 2294 de 2023 por la cual se expidió el Plan Nacional de Desarrollo 2022-2026 "Colombia Potencia Mundial de la Vida", dispuso el giro directo de los recursos de las Unidades de Pago por Capitación (UPC) y de los Presupuestos Máximos que perciben las Entidades Promotoras de Salud de ambos regímenes, con exclusión, en el régimen contributivo, de las entidades adaptadas y las que en su desempeño financiero cumplan con el patrimonio adecuado.
Posteriormente, el Decreto número 489 de 2024, que sustituyó la Subsección 3, de la Sección 1 y adicionó unos artículos a la Subsección 1, de la Sección 5, del Capítulo 3 del Título 4, Libro 2, Parte 6 del Decreto número 780 de 2016, estableció la procedencia de la medida de giro directo de los recursos provenientes de la Unidad de Pago por Capitación y de los Presupuestos Máximos procede, entre otros eventos, cuando las Entidades Promotoras de Salud y Entidades Obligadas a Compensar se encuentren en medida de vigilancia especial, intervención o liquidación por parte de la Superintendencia Nacional de Salud, así como otras disposiciones normativas respecto del porcentaje, condiciones y trámite.
En esa misma línea, la Ley 1797 de 2016 adoptó disposiciones orientadas al saneamiento financiero del sector salud, estableciendo mecanismos para la depuración y pago de deudas, el fortalecimiento del flujo de recursos y la sostenibilidad de las Empresas Sociales del Estado y demás prestadores públicos. Dichas medidas evidencian el propósito del legislador de garantizar la liquidez del sistema y evitar la acumulación de cartera que afecte la prestación efectiva de los servicios de salud.
Ahora bien, así se hayan adoptado medidas sistemáticas para mejorar el flujo de recursos y el Gobierno nacional gire oportunamente los recursos a las Entidades Promotoras de Salud, si estas no pagan oportunamente a los prestadores de servicios de salud no se podrá satisfacer de manera adecuada las necesidades de la población a su cargo, en materia de salud.
Es por lo anterior, que el artículo 2.5.3.4.1.3 del Decreto número 780 de 2016 preceptúa que:
"Artículo 2.5.3.4.1.3. (…)
Entidades Responsables de Pago (ERP). Son las encargadas de la planeación y gestión de la contratación y el pago a los prestadores de servicios de salud y proveedores de tecnologías en salud, en aras de satisfacer las necesidades de la población a su cargo en materia de salud. Se consideran como tales, las entidades promotoras de salud, las entidades adaptadas, las administradoras de riesgos laborales en su actividad en salud y las entidades territoriales cuando celebren acuerdos de voluntades para las intervenciones individuales o colectivas".
De igual manera, la Ley 1949 de 2019 fortaleció la capacidad institucional de la Superintendencia Nacional de Salud en materia sancionatoria y redefinió sus competencias respecto del reintegro de recursos apropiados o reconocidos sin justa causa, así como en el ejercicio de funciones jurisdiccionales y de conciliación. Adicionalmente, adoptó medidas orientadas a mitigar los efectos negativos de los procesos de reorganización e intervención en el flujo de recursos y en el pago de acreencias de las entidades sometidas a dichas medidas, lo cual guarda estrecha relación con la necesidad de garantizar la sostenibilidad financiera y el flujo efectivo de recursos hacia los prestadores de servicios de salud.
Dicho deber normativo, a saber, el de mantener un adecuado flujo de recursos en el Sistema General de Seguridad Social en Salud, ha sido desarrollado y ratificado por parte de la Corte Constitucional en las providencias judiciales que a continuación se desarrollan:
1.2.1. Auto 470A del 2019 de la Corte Constitucional
Mediante el Auto 470A de 2019, la Sala Especial de Seguimiento a la Sentencia T-760 del 2008 señaló, sobre la necesidad de adoptar medidas concretas que permitan mejorar la liquidez y el flujo de recursos al interior del Sistema General de Seguridad Social en Salud, lo siguiente:
"207. Aun cuando el país ha evidenciado avances significativos en diferentes áreas del sector salud desde la promulgación de la Sentencia T-760 de 2008, subsisten dificultades en materia de sostenibilidad financiera y de liquidez al interior del SGSSS, que afectan el correcto flujo de recursos requerido para respaldar la prestación real de los servicios de salud en óptimas condiciones a toda la población. Desde ese momento, la Sala ha sido enfática en que los planes de acción que tienen como prioridad garantizar el goce efectivo de un derecho no pueden derivar únicamente en políticas públicas formales en detrimento del bienestar de los asociados por falta de materialización.
208. Por lo anterior, se tiene que la misión del Estado no se reduce únicamente a emitir normas que reconozcan en el papel la titularidad de derechos, sino a desplegar actuaciones dirigidas a la concreción y goce cierto de los mismos. De manera que no se trata de una mera intervención formal sin ejecución que atienda a las verdaderas angustias poblacionales o que se prolongue indefinidamente en el tiempo.
209. En este sentido, la Sala considera que la expedición de los preceptos legales y de los actos administrativos enunciados, la ejecución parcial de las políticas públicas reportadas, el diseño de medidas y herramientas para lograr un adecuado flujo de recursos y la sostenibilidad financiera del SGSSS y la sola demostración de ajustes presupuestales, no constituyen en modo alguno un motivo suficiente o una razón determinante para dar por superada la falla estructural declarada en la sentencia o considerar que dichas medidas derivarán en su superación".
(…)
"244. En principio, la Sala encontró que no se entregaron resultados en relación con todas las medidas diseñadas y reportadas por el Gobierno, y frente a algunas, los mismos fueron parciales, lo que no permite verificar los avances arrojados por cada una de ellas.
(…)
246. Ahora, en relación con las medidas creadas y reportadas por el Gobierno, la Sala especial identificó que persisten fallas que no permiten obtener avances significativos. Como ejemplo, vale enunciar que permanece la elevada cartera a favor de los actores del sector salud con ocasión de la prestación de servicios y tecnologías en salud PBS NO UPC; la ineficiencia del gasto en materia de recobros; que la deuda no disminuye y por el contrario aumenta junto con los gastos de la salud; que continúan los problemas en la actualización y funcionamiento de las bases de datos; las dificultades en el trámite de las solicitudes de recobro; que los pagos no se efectúan en los plazos indicados por la normatividad que regula los procesos al interior del sistema de salud y; los inconvenientes para ejecutar las auditorías a las solicitudes de recobro, reconocer y pagar oportunamente los mismos, entre otras situaciones que afectan directamente el flujo de recursos al interior del SGSSS".
1.2.2. Auto 2882 de 2023 de la Corte Constitucional
De igual manera, mediante Auto 2882 de 2023 la Sala Especial de Seguimiento de la Sentencia T-760 de 2008, determinó sobre el flujo de recursos del Sistema General de Seguridad Social en Salud que:
"151. Conforme a lo expuesto, la Sala consideró que no se conjuraron las dificultades evidenciadas en el flujo oportuno de recursos con ocasión de la existencia de una elevada cartera por recobros al interior del SGSSS, y que no desapareció con la creación de los PM que fueron creados para aliviar el flujo de recursos por servicios y tecnologías PBS no UPC.
152. Por una parte, porque las acciones estudiadas en el presente auto fueron evaluadas en otras oportunidades, y entre la expedición de la anterior valoración –Auto 1174A de 2022– y esta, no se evidenció el reporte de nuevas medidas dirigidas a corregir o mejorar las fallas señaladas por la Corte en dichas ocasiones. Así mismo, porque se observó un incremento en la cartera del sector salud con ocasión del procedimiento de recobros que sigue vigente y que supuestamente no tendría lugar gracias a la creación de los PM que fueron creados para eliminar la problemática que representaban los recobros".
(…)
"163. La Sala estima que, si bien saldar la cartera impacta de manera temporal en el flujo de recursos, no resolverá la falla estructural que se presenta en la oportunidad de estos al interior del procedimiento de recobros que, sin duda, requiere ajustes para funcionar de forma más expedita. Los procedimientos de reconocimiento y pago de valores al interior de los diferentes procesos que se surten en el SGSSS, ya no solo en materia de recobros sino frente a cada valor que se reconoce, requiere de un análisis profundo que permitan alcanzar un ágil desembolso de los recursos.
164. Para esto también es necesario que, el Gobierno elimine las barreras administrativas que pueda estar imponiendo para que se efectúen los desembolsos de los recursos de la salud oportunamente, pues se observa un impacto negativo en la liquidez de las EPS derivado de este retardo que, no permite el normal desarrollo de diferentes procesos que se surten al interior del sistema de salud.
165. Vale reiterar al Gobierno que desde la Sentencia T-760 de 2008 la Corte viene advirtiendo que "[la] posibilidad de que las instituciones prestadoras de servicios (IPS) garanticen efectivamente la prestación de los servicios de salud requeridos por las personas, depende de la disponibilidad real de los recursos económicos que permitan a las entidades asumir los costos de los insumos necesarios para prestar los servicios y para mejorar su oferta en términos de tecnología y recursos humanos".
166. De igual manera, que no puede desconocer que "[la] disponibilidad de los recursos necesarios para asegurar la prestación de los servicios de salud supone la obligación de que tales recursos existan, no se asignen a fines distintos al de asegurar el goce efectivo del derecho a la salud y se destinen a la prestación cumplida y oportuna de los servicios requeridos por las personas. Esta última obligación implica pues, garantizar el adecuado flujo de los recursos, lo cual es necesario para asegurar que toda persona goce efectivamente del más alto nivel posible de salud, dadas las condiciones presupuestales, administrativas y estructurales existentes".
1.2.3. Auto 1175 de 2025 de la Corte Constitucional
Así mismo, mediante Auto 1175 de 2025 la Sala Especial de Seguimiento a la Sentencia T-760 de 2008 reconoció los esfuerzos del Ministerio de Salud y Protección Social en mejorar el flujo de recursos, pero consideró que las mismas no han resultado suficientes para garantizar un adecuado flujo de recursos en el Sistema General de Seguridad Social en Salud:
"36. Aunque la Sala reconoce el esfuerzo del Minsalud en mejorar el flujo de recursos, cabe señalar que contrario a lo que ella misma afirmó, es decir que dio "pleno cumplimiento al numeral 2.2 de la orden segunda emitida por la Honorable Corte Constitucional en el Auto 2882 de 2023" 42, la mera existencia del compendio normativo no implica, por sí sola, la observancia de dicho mandato, sobre todo si no se cuenta con elementos suficientes para determinar si ha existido una mejora en el flujo de los recursos. Si bien parece que el Decreto número 489 de 2024 fue considerado en los últimos pagos de la Adres, no es posible concluir que esa norma haya cumplido efectivamente con los objetivos para los cuales fue expedida.
37. Esto resulta aún más incierto si la Sala considera que el Ministerio de Salud no ha reportado ningún resultado que evidencie un incremento en los desembolsos o un progreso en los tiempos de pago, de conformidad con el mandato analizado, por lo que, hasta este punto se puede hablar de un cumplimiento formal y no material. En consecuencia, la Sala requerirá a la autoridad obligada para que informe cómo está implementando el decreto correspondiente.
(…)
40. La Sala considera que, más allá de la expedición de una norma, es esencial demostrar sus efectos y repercusiones, evidenciando los resultados y avances obtenidos en comparación con la situación previa a su implementación. Esto cobra especial relevancia dado que en el auto en evaluación señaló que el giro directo no se utilizaba en grandes proporciones y que existían deficiencias en su procedimiento. Entre estas falencias, se destacó que las EPS deben autorizar a la Administradora para que realice el giro en su nombre lo que impide avanzar en la superación de las fallas identificadas respecto del flujo de recursos al interior de la orden vigésima cuarta. En este sentido, aunque la disposición representa una medida adecuada, no se demostró su eficacia ni su impacto en la agilización del flujo de recursos.
(…)
44. De lo anterior, es posible dilucidar que es una realidad que el flujo de recursos en el sector no está siendo suficiente y, a su vez, desproporcionado de cara a la cantidad de servicios de salud prestados y a las necesidades de las personas. Por lo que, si no se toman acciones oportunas por parte de las autoridades, se va a debilitar significativamente la operatividad de las IPS, limitando su capacidad para brindar servicios de salud. De hecho, ya se observan señales preocupantes en algunas regiones, donde se han anunciado restricciones o cierres en la atención a usuarios de varias EPS, como consecuencia directa de retrasos en los pagos.
(…)
47. En conclusión, respecto al mandato del numeral 2.2. del Auto 2882 de 2023, la Sala advierte que, si bien Minsalud adoptó una medida conducente a alcanzar la obligatoriedad del giro directo, mediante la expedición de una normativa que regula de manera exclusiva su funcionamiento. Esta disposición, prima facie, se orienta a cumplir el objeto de la orden impartida por esta Corte, en cuanto busca agilizar el desembolso de los recursos. Asimismo, en las consideraciones del mencionado decreto, la autoridad obligada evidenció un esfuerzo por atender las falencias previamente señaladas por esta Corporación, lo que permite inferir que se están adoptando acciones encaminadas al cumplimiento del mandato, al destacar la necesidad de fortalecer y reajustar dicho mecanismo para mejorar el flujo de recursos".
De esta manera, resulta claro que, aun cuando la Honorable Corte Constitucional reconoce avances con las medidas adoptadas por parte del Gobierno nacional con la finalidad de mejorar el flujo de recursos en el Sistema General de Seguridad Social en Salud, las mismas no han resultado suficientes, razón por la cual se demandan acciones de mayor contundencia y eficacia.
1.2.4. Auto del 11 de julio de 2025 de la Sala Unitaria de Decisión del Tribunal Administrativo de Antioquia en el proceso con radicado número 0500123330002025 0067300.
Mediante Auto del 11 de julio de 2025, el Tribunal Administrativo de Antioquia en el proceso con radicado 0500123330002025 0067300 ordenó:
"PRIMERO. DECRETAR la medida cautelar en los términos expresados en la parte considerativa de esta providencia, y ORDENAR a la Nación – Ministerio de Hacienda y Crédito Público, Ministerio de Salud y Protección Social, en calidad de rector del Sistema General de Seguridad Social en Salud, para que a través de la Adres y de las SUPERSALUD, y a las EPS intervenidas que están siendo accionadas, para que en un término de 30 días contados a partir del día siguiente de la notificación de esta providencia, adelanten todas las gestiones que correspondan para el saneamiento de la cartera que se encuentre debidamente acreditada a favor de las IPS, y a su vez garantizar el flujo de recursos que permita hacer efectivo el pago oportuno y completo de las obligaciones para que se pueda garantizar a la población, el acceso oportuno y eficiente a los servicios de salud en Medellín".
Lo anterior, en virtud de la falta de pago por parte de las Entidades Promotoras de Salud a las Instituciones Prestadores de Servicios de Salud públicas y privadas.
1.3. Consideraciones sobre el deber del Estado de garantizar la disponibilidad de los servicios de salud para toda la población en el territorio nacional y el imprescindible papel de las Empresas Sociales del Estado en el cumplimiento de dicho fin estatal
De conformidad con el artículo 49 de la Constitución Política, modificado por el Acto Legislativo 02 de 2009, la atención de la salud es un servicio público a cargo del Estado y que se garantiza a todas las personas residentes en el territorio nacional, el acceso a los servicios de promoción, protección y recuperación de la salud.
Respecto del servicio de salud, de acuerdo con el artículo 2o de la Ley 1751 de 2015, "su prestación como servicio público esencial obligatorio, se ejecuta bajo la indelegable dirección, supervisión, organización, regulación, coordinación y control del Estado".
Es deber del Estado garantizar la disponibilidad y accesibilidad de los servicios de salud para toda la población en el territorio nacional, tal y como lo dispone el artículo 6o de la Ley 1751 de 2015.
En ese mismo sentido el artículo 24 de la Ley 1751 de 2015 dispuso que "El Estado deberá garantizar la disponibilidad de los servicios de salud para toda la población en el territorio nacional, en especial, en las zonas marginadas o de baja densidad poblacional. La extensión de la red pública hospitalaria no depende de la rentabilidad económica, sino de la rentabilidad social. En zonas dispersas, el Estado deberá adoptar medidas razonables y eficaces, progresivas y continuas, para garantizar opciones con el fin de que sus habitantes accedan oportunamente a los servicios de salud que requieran con necesidad".
Mediante la Sentencia C-459 de 2008, en relación con la rentabilidad financiera de las Empresas Sociales del Estado la Honorable Corte Constitucional indicó que "Los criterios de sostenibilidad financiera o equilibrio financiero aplicados a instituciones públicas en el ámbito del derecho fundamental a la salud, no pueden tener un alcance ni un efecto que traslade a los mismos la lógica del sector privado. En un Estado Social de Derecho el Estado debe en ciertos lugares del territorio nacional donde el sector privado no está dispuesto a financiar hospitales o centros de salud asegurar que las personas que allí habitan tengan acceso a la salud, incluso si para ello es necesario subsidiar el hospital o el centro que es deficitario. […] Por lo tanto, también es necesario condicionar la norma para excluir aquella interpretación de los criterios mencionados que conduce a sacrificar tanto el acceso a la salud de las personas a la red pública de hospitales como a impedir que el Estado financie instituciones prestadoras de salud públicas. Se resolverá, entonces, condicionar la exequibilidad de la norma en el sentido de que (a) las acciones necesarias para garantizar la sostenibilidad y el equilibrio financiero, no pueden comprender negarse a prestar eficiente y oportunamente todos los servicios de salud debidos a cualquier usuario, sin necesidad de acudir a la acción de tutela, y (b) tales criterios no justifican el incumplimiento del deber social del Estado de asegurar el acceso de las personas a la red hospitalaria y su financiación".
Así mismo, en el artículo 26 de la Ley 1122 de 2007, se establece que la prestación de servicios de salud por parte de las instituciones públicas solo se hará por parte de las Empresas Sociales del Estado y que "En cada municipio existirá una ESE o una unidad prestadora de servicios integrante de una ESE".
De igual manera resulta necesario reiterar que el artículo 16 de la Ley 1122 de 2007 preceptúa que "Las Entidades Promotoras de Salud del régimen subsidiado contratarán obligatoria y efectivamente un mínimo porcentual del gasto en salud con las Empresas Sociales del Estado debidamente habilitadas en el municipio de residencia del afiliado, siempre y cuando exista allí la correspondiente capacidad resolutiva. Dicho porcentaje será, como mínimo, el sesenta por ciento (60%). Lo anterior estará sujeto al cumplimiento de requisitos e indicadores de calidad y resultados, oferta disponible, indicadores de gestión y tarifas competitivas. Las Entidades Promotoras de Salud de naturaleza pública del Régimen Contributivo, deberán contratar como mínimo el 60% del gasto en salud con las ESE escindidas del ISS siempre y cuando exista capacidad resolutiva y se cumpla con indicadores de calidad y resultados, indicadores de gestión y tarifas competitivas".
Finalmente, se debe señalar que el artículo 15 de la mencionada Ley 1122 de 2007 preceptúa que "Las Empresas Promotoras de Salud (EPS) no podrán contratar, directamente o a través de terceros, con sus propias IPS más del 30% del valor del gasto en salud (…)".
1.4. Informe de "REITERACIÓN DE ADVERTENCIA SOBRE EL FLUJO DE RECURSOS HACIA LA RED PÚBLICA HOSPITALARIA DEL PAIS – 1 de enero de 2024 a 30 de septiembre de 2025" de la Contraloría General de la República
La Contraloría General de la República formuló ante la Superintendencia Nacional de Salud y el Ministerio de Salud y Protección Social "REITERACIÓN DE ADVERTENCIA SOBRE EL FLUJO DE RECURSOS HACIA LA RED PÚBLICA HOSPITALARIA DEL PAÍS – 1 de enero de 2024 a 30 de septiembre de 2025" en la cual encontró que, de manera desproporcionada los recursos girados por la Adres a través del mecanismo directo, es mayor hacia los prestadores de servicios de salud privados:
"Pese al incremento del valor girado a los hospitales públicos mediante el mecanismo del giro directo frente a lo facturado año a año, este no fue suficiente para apalancar la operación de los mismos; por el contrario, la cartera se aumentó, reflejando con esto un deterioro para las finanzas de los hospitales públicos en Colombia.
La cartera en total se incrementó en $3.7 billones en tan solo 9 meses (enero a septiembre del 2025), lo que demuestra la falta de flujo de los recursos para el pago de las obligaciones por concepto de la prestación de servicios de salud a los hospitales públicos derivadas de las atenciones a los usuarios que acceden a la red pública.
(…)
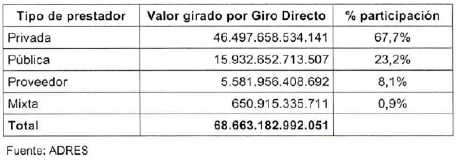
Los prestadores públicos recibieron $15,932,652,713,507, con una participación del 23,2%, ubicándose como el segundo grupo con mayor volumen de recursos.
Por su parte, los proveedores de medicamentos y tecnologías en salud, recibieron $5,581,956,408,692, que representan el 8,1% del total girado, mientras que los prestadores de naturaleza mixta registraron el menor nivel de participación $650.915.335.711, equivalentes al 0,9% del total.
En términos generales, el cuadro anterior evidencia que el mecanismo de giro directo presenta una distribución heterogénea de los recursos, con predominancia de los prestadores privados, por lo ya comentado, seguido por los prestadores públicos, mientras que los proveedores y los prestadores mixtos concentran una participación minoritaria dentro del total de pagos realizados".
En virtud de lo anterior la Contraloría General de la República reiteró la Función de Advertencia emitida en 2023 a la Superintendencia Nacional de Salud, ampliando el requerimiento a esta Cartera Ministerial en el sentido de adoptar medidas inmediatas y coordinadas con el fin de garantizar el flujo oportuno de recursos hacia la red pública hospitalaria, evitando una agudización de la difícil situación financiera del sistema que pondría en riesgo el derecho fundamental a la salud de los colombianos, en los siguientes términos:
"Finalmente, el presente informe permite a este órgano de control reiterar la Función de Advertencia emitida en 2023 a la Superintendencia Nacional de Salud, ampliando el llamado al Ministerio de salud. En este sentido, la CGR insta a estos dos sujetos de control, a adoptar medidas inmediatas y coordinadas, con el fin de garantizar el flujo oportuno de recursos hacia la red pública hospitalaria, evitando una agudización de la difícil situación financiera del sistema, que pondría en riesgo el derecho fundamental a la salud de millones de colombianos".
Luego, resulta claro el deber del Ministerio de Salud y Protección Social de adoptar medidas inmediatas, concretas y estructurales para garantizar el flujo oportuno de recursos hacia la red pública hospitalaria, en cumplimiento del ordenamiento jurídico, de la jurisprudencia de la Corte Constitucional y del requerimiento efectuado por parte de la Contraloría General de la República.
2. Lineamientos
En virtud de las consideraciones fácticas y jurídicas señaladas, resulta necesario adoptar directrices, medidas y lineamientos tendientes a garantizar el efectivo flujo de recursos en la red pública hospitalaria en aplicación del mecanismo de giro directo de las Entidades Promotoras de Salud y Entidades Obligadas a compensar que se encuentren en medida de vigilancia especial de intervención para administrar por parte de la Superintendencia Nacional de Salud:
2.1. Las Entidades Promotoras de Salud y Entidades Obligadas a Compensar que se encuentren en medida especial de vigilancia de intervención para administrar por parte de la Superintendencia Nacional de Salud, en el marco del instrumento de giro directo reglamentado en el Decreto número 780 de 2016 y demás normas sobre la materia, deberán garantizar que en la postulación mensual que realicen se priorice la red pública hospitalaria.
2.2. La Administradora de Recursos del Sistema General de Seguridad Social en Salud (Adres), en coordinación con la Superintendencia Nacional de Salud, deberá verificar el cumplimiento de la efectiva postulación priorizada establecida en el numeral anterior.
En caso de detectarse incumplimiento, la Administradora de Recursos del Sistema General de Seguridad Social en Salud (Adres), en cumplimiento de las funciones de control y seguimiento para el giro directo establecidas en el Decreto número 489 de 2025, devolverá la postulación correspondiente y requerirá a las EPS intervenidas para efectos de que la reformulen en un plazo no superior a tres (3) días hábiles.
2.3. Una vez se reformule la postulación, la Administradora de Recursos del Sistema General de Seguridad Social en Salud (Adres) continuará con el trámite del giro directo establecido en el Decreto número 780 de 2016 y demás normas que reglamentan la materia.
2.4. Ante el incumplimiento de lo dispuesto en la presente Circular, la Superintendencia Nacional de Salud deberá proceder en el marco de sus competencias legales de carácter sancionatorio.
La presente circular rige a partir de su expedición.
23 de febrero de 2026.
Publíquese, comuníquese y cúmplase.
El Ministro de Salud y Protección Social,
Guillermo Alfonso Jaramillo Martínez.


