RESOLUCIÓN 207 DE 2024
(febrero 13)
Diario Oficial No. 52.669 de 14 de febrero de 2024
MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL
Por la cual se adoptan los lineamientos técnicos y operativos para el Programa de Tamizaje Neonatal.
EL MINISTRO DE SALUD Y PROTECCIÓN SOCIAL,
en ejercicio de sus facultades legales, en especial las conferidas por los artículos 2o numeral 2 del Decreto Ley 4107 de 2011, 173 numeral 3 de la Ley 100 de 1993, 12 de la Ley 1438 de 2011, 16 de la Ley 1804 de 2016, 4o de la Ley 1980 de 2019, y en desarrollo de lo previsto en el artículo 5o de la Ley 1980 de 2019, y
CONSIDERANDO:
Que la Constitución Política de 1991 en su artículo 44 dispone que, entre otros, son derechos fundamentales de los niños: la vida, la integridad física, la salud y la seguridad social y la alimentación equilibrada.
Que, por su parte, la Ley Estatutaria 1751 de 2015 regula el derecho fundamental a la salud y reconoce a los niños, las niñas y los adolescentes como sujetos de especial protección por parte del Estado, contemplando dentro de los principios que lo rigen, el de la progresividad, entendido como la ampliación gradual y continua de acceso a servicios y tecnologías en salud y la reducción gradual y continua de brechas que impidan el goce efectivo del derecho a la salud.
Que, por su parte, el artículo 2o de la Ley 1392 de 2010, modificado por el artículo 140 de la Ley 1438 de 2011, reconoce las enfermedades huérfanas como de especial interés, definiéndolas como aquellas crónicamente debilitantes, graves, que amenazan la vida y tienen prevalencia menor de 1 por cada 5.000 personas, correspondiendo al Estado implementar las acciones necesarias para su atención en salud, con el fin de mejorar la calidad y expectativa de vida de quienes las padecen; aspecto relevante al considerar que, algunas de las patologías incluidas o a ser incluidas en el Programa de Tamizaje Neonatal son consideradas enfermedades huérfanas y su detección temprana puede incidir en los resultados en salud de las personas con estas condiciones.
Que la Política de Atención Integral en Salud conforme lo previsto en la Ley 1751 de 2015 y el Decreto número 1599 de 2022, implica fortalecer la Atención Primaria en Salud, centrado en las personas, familias y comunidades y en coordinación con todos los actores sectoriales e intersectoriales, asegurando mayor suficiencia, equidad, eficiencia y sostenibilidad de las intervenciones individuales y colectivas en salud.
Que, la Ley 1980 de 2019 regula y amplía la práctica del tamizaje neonatal en Colombia y en ese marco define la creación del Programa de Tamizaje Neonatal a cargo de este Ministerio con apoyo del Instituto Nacional de Salud, requiriéndose en tal sentido determinar los lineamientos técnicos y operativos que conduzcan a su materialización.
Que, este Ministerio, mediante la Resolución número 3280 de 2018, adoptó los lineamientos técnicos y operativos de la Ruta Integral de Atención para la Promoción y Mantenimiento de la Salud y la Ruta Integral de Atención en Salud Materno Perinatal, instrumentos operativos de obligatorio cumplimiento por parte de los integrantes del Sistema General de Seguridad Social en Salud, que define las intervenciones en salud de carácter individual, colectivo y poblacional y las acciones de gestión requeridas para la entrega efectiva de las mismas; esta última, que tiene como propósito la identificación temprana y la gestión oportuna de las condiciones en salud que ponen en riesgo la vida de las gestantes y los recién nacidos.
En mérito de lo expuesto,
RESUELVE:
ARTÍCULO 1o. OBJETO. La presente resolución tiene por objeto adoptar los lineamientos técnicos y operativos para la implementación progresiva del Programa de Tamizaje Neonatal en Colombia, definidos en el anexo técnico que hace parte integral del presente acto administrativo.
PARÁGRAFO. Una vez diagnosticada la enfermedad huérfana o rara a través del Programa de Tamizaje Neonatal, que incluye atenciones de detección temprana y diagnóstico de algunas de estas, el tratamiento y seguimiento a la condición se realizará de acuerdo con lo definido para tales enfermedades, al no hacer parte del programa.
ARTÍCULO 2o. ÁMBITO DE APLICACIÓN. Las disposiciones contenidas en la presente resolución aplican al Instituto Nacional de Salud, secretarías de salud o las entidades que hagan sus veces, Instituciones Prestadoras de Servicios de Salud, entidades promotoras de salud, entidades adaptadas, Regímenes de Excepción y Especial, y demás entidades que desarrollan procedimientos de gestión de la atención o de atención directa al recién nacido en el marco de la atención en salud y de la operación de las Rutas Integrales de Atención en Salud.
ARTÍCULO 3o. VIGILANCIA Y CONTROL. La Superintendencia Nacional de Salud, las entidades territoriales y las demás entidades que, en el marco de sus competencias realizan inspección, vigilancia y control velarán por el cumplimiento de lo establecido en la presente resolución.
ARTÍCULO 4. VIGENCIA. La presente resolución rige a partir de su publicación.
Publíquese y cúmplase.
Dada en Bogotá, D. C., a 13 de febrero de 2024.
El Ministro de Salud y Protección Social,
Guillermo Alfonso Jaramillo Martínez.
LINEAMIENTOS TÉCNICOS Y OPERATIVOS PARA EL PROGRAMA DE TAMIZAJE NEONATAL.
<Anexo sustituido por el anexo actualizado publicado en la Resolución 117 de 2026. El texto ORIGINAL es el siguiente:>
Contenido
1. Generalidades
2. Estructura del programa de tamizaje neonatal
2.1 Definición
2.2.1 Objetivos
2.3. Población sujeta
3. Gestión del programa
3.1. Desarrollo de capacidades y competencias.
3.2. Ampliación y progresividad del programa
3.3. Consentimiento sustituto informado
3.4. Regulación de medicamentos y tecnologías en salud
3.5. Responsabilidad de los actores del SGSSS
3.6. Monitoreo y seguimiento a los resultados en salud
4. Líneas de tamizaje
4.1. Tamizaje Endocrino metabólico
4.1.1. Tamizaje de hipotiroidismo congénito
4.2. Tamizaje neonatal auditivo
4.3. Tamizaje neonatal visual
4.4. Tamizaje de cardiopatía congénita
Bibliografía
Abreviaturas utilizadas
BPN – Bajo peso al Nacer
CAE – Canal Auditivo Externo
DTS – Direcciones Territoriales de Salud
EOA – Emisiones Otoacústicas
EAPB – Entidades Administradoras de Planes de Beneficios
INS – Instituto Nacional de Salud
IPS – Instituciones Prestadoras de Servicios de Salud
PEAA – Potenciales Evocados Auditivos de Corta Latencia Automatizados
RATEA – Respuesta Auditiva del Tronco Encefálico
RELAB – Registro de Laboratorios
RIAMP – Ruta Integral de Atención Materno Perinatal
RPMS – Ruta Integral de Atención para la Promoción y Mantenimiento de la Salud
SIVIGILA – Sistema de Vigilancia en Salud Pública
SGSSS – Sistema General de Seguridad Social en Salud
UPC – Unidad de Pago por Capitación
UPGD - Unidades Primarias Generadoras de Datos
1. Generalidades
El tamizaje neonatal ha sido considerado en el ámbito internacional y nacional como un mecanismo importante de identificación de enfermedades que se presentan en niños aparentemente sanos, con una frecuencia relativamente baja, con posibilidad de ser detectadas en los primeros días u horas de nacimiento con beneficios en la salud y desarrollo de los niños y niñas (Kyriakie Sarafoglou and Cols, 2017). Con este propósito, es indispensable garantizar el manejo integral y oportuno que parte de la detección temprana de casos probables, confirmación diagnóstica, inicio del tratamiento o abordaje terapéutico y seguimiento de la condición patológica diagnosticada.
Este programa recoge los avances en el país del tamizaje de hipotiroidismo congénito, las definiciones señaladas en el marco de la Ruta de Atención Integral Materno Perinatal, la Ruta de Promoción y Mantenimiento de la Salud (Resolución número 3280 de 2018, modificada por la Resolución número 276 de 2019) y otros desarrollos técnicos, normativos y pronunciamientos internacionales relacionados[1] y proyecta la incorporación progresiva de otras condiciones. El programa contempla una plataforma estratégica que permita garantizar el tamizaje neonatal, definiendo responsabilidades de los actores, valorando mecanismos para ampliación y progresividad, orientando técnica y operativamente en relación con las cuatro líneas del tamizaje y avanzando en mecanismos de monitoreo y seguimiento.
Se retoma el principio de progresividad definido en el artículo 6o, inciso 2o, literal g) de la Ley Estatutaria en salud en el que se indica que “(…) el Estado promoverá la correspondiente ampliación gradual y continua del acceso a los servicios y tecnologías de salud, la mejora en su prestación, la ampliación de capacidad instalada del sistema de salud y el mejoramiento del talento humano, así como la reducción gradual y continua de barreras culturales, económicas, geográficas, administrativas y tecnológicas que impidan el goce efectivo del derecho fundamental a la salud.”
La carga de enfermedad, discapacidad y mortalidad asociada a las patologías objeto de tamizaje ha sido ampliamente estudiada. El INS reporta en el informe de evento para defectos congénitos que, en términos de años de vida ajustados por discapacidad (AVAD), las anomalías congénitas representan el 2.1% de años perdidos, por lo que estas anomalías se encuentran en la posición 10 dentro de las causas de carga de la enfermedad en el mundo. Además, cada año, 7,9 millones de neonatos (6% del total de nacidos vivos) sufren algún tipo de defecto congénito con origen total o parcialmente genético; aproximadamente 3,3 millones de niños menores de cinco años fallecen debido a anomalías congénitas y 3,2 millones de los que sobreviven lo hacen con discapacidad de por vida (INS, 2023). Se considera que el hipotiroidismo congénito es la causa más frecuente de discapacidad intelectual prevenible en todo el mundo, además de otros trastornos congénitos como la fenilcetonuria.
Los inicios del tamizaje en Colombia están referenciados en la detección de hipotiroidismo congénito (guía de atención del recién nacido donde se menciona la toma de sangre del segmento placentario del cordón para hemoclasificación, TSH y otras pruebas) y en el planteamiento más amplio definido en Guía de Práctica Clínica para la Detección de anomalías congénitas en el recién nacido (2013).
En esta última, se reseña la importancia de abordar al recién nacido, teniendo en cuenta sus antecedentes familiares y de exposición a teratógenos, examen físico (incluyendo la valoración de respuestas anómalas en la adaptación neonatal); así como la búsqueda de anomalías que no se detectan por examen físico o historia clínica (incluye cardiopatía, auditivo y Errores Innatos del Metabolismo (EIM) con una serie de patologías propuestas a ser tamizadas1) y finalmente se abordan aspectos relacionados con la comunicación de los resultados.
La Resolución número 3280 de 2018, modificada por la Resolución número 276 de 2019, recoge el abordaje del recién nacido en la Ruta Integral de Atención Materno perinatal, en el marco de la mayoría de procedimientos de atención descritos (respondiendo a una lógica de abordaje del dúo materno fetal) partiendo del cuidado preconcepcional hasta el cuidado del recién nacido, así como la atención para el seguimiento del recién nacido y la valoración integral en la primera infancia (donde se retoma la verificación de realización y resultados del tamizaje neonatal).
El tamizaje neonatal tiene como objetivo último evitar la progresión, secuelas, discapacidad o modificar la calidad o expectativa de vida de los recién nacidos, razón por la cual se considera que debe integrar condiciones metabólicas, endocrinológicas, cardiológicas, auditivas y visuales, teniendo en cuenta la incidencia de estas. En Colombia, según el reporte del INS en el boletín epidemiológico semanal[2] la prevalencia nacional de defectos congénitos, con la información preliminar de 2022, es de 160,7 casos por cada 10.000 nacidos vivos donde el 90.4% corresponden a malformaciones congénitas, el 7% a defectos metabólicos y el 0.5 a defectos sensoriales. La hipoacusia es el defecto sensorial más notificado; los desórdenes de la glándula tiroidea representan los defectos metabólicos más frecuentes y de acuerdo con los principales grupos de malformaciones congénitas, los más notificados son las cardiopatías congénitas con una prevalencia para el país de 43,8 casos por cada 10.000 nacidos vivos[3].
Así, Wilson y Junger (1968) definieron 10 criterios[4] para incluir patologías en la práctica de tamizaje. Dichos criterios así como otros, son referencia para la inclusión de patologías, por lo que a nivel mundial no existe un consenso único respecto a esto y regiones, países e incluso estados o zonas de un mismo país pueden tener esquemas diferentes de tamizaje[5]. El Colegio Americano de Genética Médica y Genómica (2000), en cuanto a los criterios de inclusión de patologías señala como esencial la disponibilidad de una prueba confiable de alta sensibilidad y especificidad y de bajo costo que permita la detección asintomática en los primeros días de vida, con unos beneficios de la detección temprana, la intervención oportuna y el tratamiento eficaz demostrados. En 2008, se realizó una actualización de los criterios de Wilson y Junger para incluir patologías en la práctica de tamizaje; estos criterios son: i) el programa de detección debe responder a una necesidad reconocida; ii) los objetivos del cribado deben definirse desde el principio; iii) debe haber una población objetivo definida; iv) debe haber evidencia científica de la efectividad del programa de detección; v) el programa debe integrar educación, pruebas, servicios clínicos y gestión del programa; vi) debe haber garantía de calidad, con mecanismos para minimizar los riesgos potenciales de detección; vii) el programa debe garantizar la elección informada, confidencialidad y respeto por la autonomía; viii) el programa debe promover la equidad y el acceso a la detección para toda la población objetivo; ix) la evaluación del programa debe planificarse desde el principio; y x) los beneficios generales de las pruebas de detección deben ser mayores que los daños[6].
La definición de las patologías a incorporar en un Programa de tamizaje neonatal debe valorar aspectos éticos relacionados con el tamizaje tales como consecuencias de falsos positivos (hospitalización con mayor frecuencia que en niños con resultados negativos, además de los riesgos de generar disfuncionalidad en la relación con los padres), así como las derivadas de detectar patologías que tienen significado clínico incierto o que no cuentan con un tratamiento efectivo a largo plazo[7]. Esto debe ser constantemente evaluado por los sistemas de salud de manera que pueda considerarse si se mantiene la detección de dichas patologías. En todo caso, el acompañamiento multidisciplinario a las familias es esencial, no solo por el abordaje de la patología sino también por los niveles de estrés y la reconfiguración de relaciones y redes de apoyo que puede implicar, requiriendo apoyo de psicología y trabajo social.
A un programa de tamizaje universal le corresponde valorar la tecnología de tamizaje, definir lo que se considera un resultado positivo, manejo de los casos positivos (es decir probables), definir la tecnología diagnóstica o confirmatoria, definir los casos en los que se hace necesario repetir la prueba y, para lo que corresponde a patologías endocrino metabólicas, definir los niveles del metabolito en el que se considera debe iniciarse tratamiento en tanto se aclara el diagnóstico, dado el riesgo de deterioro del recién nacido, entre otras.
Para muchos programas de tamizaje endocrino metabólico a nivel mundial, la definición de centralizar el procesamiento de las muestras para tamizaje está basado en consideraciones de costo y de mejoramiento de calidad, asociados al procesamiento de gran cantidad de muestras para condiciones relativamente raras.
Se parte de una práctica del tamizaje de Hipotiroidismo Congénito, con una cobertura según reporte del INS, del 80% con una tasa de rellamado para la toma de muestra para diagnóstico cercano al 50% y sin un seguimiento a los casos diagnosticados, frente a unos programas que en la región alcanzan coberturas de hasta el 99,5%, con inclusión de otras patologías y donde destacan experiencias como la de Uruguay, Costa Rica, Chile y Cuba (Therrell and Cols, 2015).
Para dar cumplimiento al objetivo de la Ley de tamizaje neonatal, se debe garantizar que la práctica del tamizaje neonatal se gestione desde la estructura de un programa, en el que a cada niño o niña con un resultado alterado en el tamizaje, se le garantice la realización de pruebas complementarias que permitan descartar o confirmar la presencia de la enfermedad estudiada, y se le brinde la atención integral que requiera de forma oportuna (lo que implica el inicio temprano del tratamiento y el establecimiento del plan de cuidado por parte del profesional definido). En el programa deben quedar claras las responsabilidades de los diferentes actores del sistema frente al tamizaje, el diagnóstico, el tratamiento y el inicio del seguimiento, para cada una de las patologías detectadas por medio del tamizaje. Además, en el que se cuente con los mecanismos necesarios para garantizar la calidad del tamizaje y la información para su monitoreo y seguimiento.
Así mismo, para garantizar que se cuente con información suficiente al momento de avanzar en la inclusión de nuevas patologías, el programa de tamizaje neonatal convocará las mesas de expertos que correspondan.
2. Estructura del programa de tamizaje neonatal
2.1 Definición
Es el conjunto de acciones de gestión y definiciones técnicas y operativas que permiten garantizar la organización, mantenimiento y seguimiento a la operatividad del tamizaje neonatal y a los resultados en salud. Define las orientaciones técnicas para los diferentes actores del sistema de salud involucrados en la atención de los niños y niñas recién nacidos, según sus competencias, acorde con los lineamientos de los organismos internacionales sobre la materia.
La práctica del tamizaje neonatal en el país debe realizarse bajo la estructura de un Programa de Tamizaje Neonatal en los términos que se establecen en los lineamientos técnicos y operativos del presente anexo.
2.2.1 Objetivos
Objetivo general
Establecer los lineamientos técnicos y operativos para la detección temprana y diagnóstico oportuno de los defectos congénitos, en el marco de la atención integral en salud de los recién nacidos y sus familias.
Objetivos específicos
1. Fortalecer la detección temprana, el diagnóstico, el tratamiento oportuno y el seguimiento a los recién nacidos con defectos congénitos detectables en las primeras horas o días de nacimiento.
2. Gestionar y hacer seguimiento a la atención integral en salud asociadas al tamizaje neonatal y a los resultados en salud establecidos en el programa, en el marco del Sistema General de Seguridad Social en Salud.
3. Orientar, articular y fortalecer las Redes de Prestación de Servicios, Red de Laboratorios e Instituciones de diagnóstico en sus procesos de registro de información, seguimiento, calidad y desarrollo de capacidades.
4. Fortalecer el proceso de vigilancia en salud pública y gestión de la atención de los defectos congénitos en el marco del programa, tanto en el componente epidemiológico a través del Sivigila y otras fuentes como en el componente de laboratorio a través del Repositorio de Tamizaje Neonatal de la mano con la información disponible en RELAB.
5. Desarrollar acciones de gestión y de atención en salud que permitan orientar a las familias y otros actores, en los contenidos y especificaciones de la atención relacionada con el tamizaje, para potenciar la acción del sector y mejorar el seguimiento a las condiciones tamizadas.
2.3. Población sujeto
El programa de tamizaje neonatal está dirigido a todos los recién nacidos en el territorio colombiano y a sus familias.
En el marco de la atención materno perinatal (al binomio madre - hijo durante la gestación), se retoma lo planteado en la Ruta de Atención Materno perinatal para la prevención y detección antenatal de defectos congénitos, así como las demás definiciones establecidas en las Resoluciones número 3280 de 2018 y 276 de 2019, y demás normatividad que las modifique.
Resultados en salud
Son aquellos que evidencian el impacto de la gestión y atención integral en salud que se brinda de manera oportuna y con calidad, en desarrollo de las responsabilidades y competencias de los actores del sector salud y con participación activa de las familias de los niños y niñas recién nacidos.
Resultados de Impacto
- Niños y niñas con tratamiento oportuno de patologías objeto de tamizaje neonatal.
- Niños y niñas sin morbilidad evitable.
- Niños y niñas sin mortalidad evitable.
3. Gestión del programa
3.1. Desarrollo de capacidades y competencias.
Además de lo establecido en la Ley 1164 de 2007, la Política Nacional de Talento Humano en Salud y demás normatividad vigente, en relación con las competencias del Talento Humano en Salud, el Ministerio de Salud y Protección Social avanzará en la incorporación de competencias relacionadas con la Atención Integral en la Primera Infancia y el Programa de Tamizaje Neonatal. Este Ministerio, en articulación con las asociaciones científicas, academia, DTS, EAPB e IPS, creará escenarios y procesos de desarrollo de capacidades dirigidos a talento humano en salud que brinda atención materno perinatal en las 4 líneas de tamizaje. El Ministerio en articulación con el INS y en el marco de esta resolución, definirán procesos de desarrollo de capacidades y orientación técnica en relación a los procesos vinculados al tamizaje metabólico para la toma de muestra, transporte, almacenamiento, procesamiento, entrega de información y disposición de la misma.
3.2. Ampliación y progresividad del programa
Las intervenciones y atenciones definidas en los lineamientos técnicos y operativos del Programa, retoman lo establecido en las Resoluciones número 3280 de 2018, en cuanto a las atenciones vinculadas al tamizaje neonatal en las 4 líneas del programa y están garantizadas a la totalidad de la población. De acuerdo con esto, se entiende la progresividad, como la incorporación de nuevas patologías en el programa, así como la incorporación de las atenciones asociadas a las mismas en la Resolución que define procedimientos y tecnologías con cargo a la UPC; lo cual responde a criterios de sostenibilidad, revisión de criterios de inclusión y análisis de los aprendizajes de los programas de tamizaje a nivel mundial.
Este Ministerio, será el responsable de liderar la gestión nacional correspondiente al programa, que permita avanzar en términos de integralidad y oportunidad de la atención, así como definir lo correspondiente a la progresividad de la misma; todo ello en articulación con el INS y, en los casos en que se requiera, con participación de las sociedades científicas y la academia.
En este sentido, este Ministerio convocará las mesas de expertos, para retroalimentar y/o validar las propuestas que permitan avanzar en la implementación y/o ampliación del Programa de Tamizaje Neonatal, para los casos en que sea necesario. Los expertos que la integran, actuarán como instancia asesora para temas como la definición de patologías a ser incorporadas, tecnologías de tamizaje y diagnóstico, pautas de abordaje y de atención, entre otros. Las mesas de expertos serán convocadas según necesidad. El Ministerio, en articulación con el INS, realizará el seguimiento a los indicadores del programa, así como a su implementación.
Algunas tecnologías en salud pueden cambiar de acuerdo con los avances científicos y tecnológicos, entre ellas las pruebas de tamizaje y diagnósticas; la incorporación de estas se realizará mediante estudios técnicos y financieros que permitan la definición de la financiación y se formalizará mediante actos administrativos y de acuerdo con los servicios y tecnologías financiados por la UPC.
Para el grupo de tamizaje endocrino metabólico, salvo hipotiroidismo congénito, se tendrá en consideración lo expuesto en la Ley 1392 de 2010 que reconoce las enfermedades huérfanas como de especial interés y se adoptan normas tendientes a garantizar la protección por parte del estado colombiano.
3.3. Consentimiento sustituto informado
De conformidad con lo establecido en el artículo 12 de la Ley 1980 de 2019, que define la obligatoriedad del consentimiento informado escrito para el proceso de tamizaje neonatal, el Consentimiento sustituto informado para tamizaje neonatal, es el documento por medio del cual el representante o representantes legales del niño o niña, acepta de manera libre, voluntaria y consciente, la realización del proceso de tamizaje neonatal por medio de examen físico o tecnologías diagnósticas, tras haber recibido información sobre los beneficios, riesgos y alternativas existentes frente al tamizaje y al diagnóstico de las condiciones a identificar. Es una manifestación de la voluntad sustituta (del recién nacido) y, por lo tanto, frente a la negación de la misma por parte de los padres, el profesional de salud debe invocar el interés superior del menor previsto en la Convención sobre los derechos del niño y la niña, en el artículo 44 de la Constitución Política y la Ley 1098 de 2006, considerando, además, los aspectos previstos, entre otras, en la Sentencia C-247 de 2016 de la Corte Constitucional.
Para el tamizaje neonatal el consentimiento podrá ser de tres tipos:
1. Consentimiento informado para tamizaje neonatal por medio de examen físico para el tamizaje visual o de cardiopatía congénita compleja.
2. Consentimiento informado para tamizaje neonatal endocrino-metabólico
a. Toma de muestra de sangre seca en papel filtro para tamizaje neonatal de hipotiroidismo congénito (y las patologías que sean incorporadas en el programa de tamizaje neonatal en esta línea). En el caso de estas patologías, la toma de muestra de sangre de cordón umbilical debe ser realizada en todo caso, si el procedimiento así lo establece.
b. Toma de muestra de sangre periférica.
3. Consentimiento informado para tamizaje neonatal por medio de tecnologías diagnósticas diferentes a análisis de muestra de sangre.
El consentimiento sustituto informado se podrá realizar dentro de cualquiera de las siguientes atenciones: (i) última cita de control prenatal, (ii) al ingreso de la hospitalización por atención del parto o cesárea, (iii) durante las primeras 24 horas de hospitalización posparto, (iv) mediante la consulta ambulatoria de seguimiento al recién nacido, entre los tres y cinco días posteriores al nacimiento o cuando acuda a la valoración del recién nacido, en el caso de partos extra hospitalarios.
Para la realización de la toma de la muestra de sangre periférica o del procedimiento de evaluación por medio de tecnología diagnóstica diferente al análisis de muestra de sangre se podrá gestionar el consentimiento sustituto informado a los padres previo a la toma del tamizaje.
El proceso de información para la comprensión adecuada del consentimiento y su firma, estará siempre a cargo del profesional de medicina, profesional de pediatría o profesional de neonatología que atiende al o a la recién nacido(a), que da la información a la madre, o al representante legal de niño o niña.
La historia clínica es un documento obligatorio y privado que debe ser garantizado desde el nacimiento de la persona como sujeto de derecho. Teniendo en cuenta esta consideración, se debe garantizar el registro en historia clínica propia del o de la recién nacido(a), para consignar todos los datos correspondientes a la atención del mismo y hacer seguimiento a los resultados del tamizaje neonatal. En caso que se realice en el contexto de la atención a la mujer gestante, se consignará en la historia clínica de la misma.
El consentimiento informado sustituto debe contener mínimo la siguiente información: nombre completo e identificación de la madre del recién nacido, nombre del procedimiento y tecnología que se implementa para el tamizaje, patologías o línea de tamizaje asociada, ventajas para detección de riesgo de morbilidad, discapacidad o muerte; posibles complicaciones que se pueden asociar al procedimiento en un lenguaje claro y sencillo[8], firma de uno de los padres o de la persona responsable del o de la recién nacido(a), donde afirma que entiende lo explicado y acepta el procedimiento, firma del profesional de salud que brinda la información del consentimiento informado.
En consideración de su carácter de consentimiento sustituto, en el caso que tras recibir la información de forma clara, objetiva y suficiente, y en comprensión de las implicaciones de la intervención de tamizaje, la persona representante o representantes legales del niño o niña, no acepte la realización del tamizaje, se actuará en garantía al interés superior del niño o niña y en reconocimiento de los límites del consentimiento sustituto; en consecuencia, el profesional de medicina realizará el tamizaje, tras dejar registro en la historia clínica del proceso de información brindado, la manifestación de disentimiento y, finalmente, la decisión de realización del tamizaje teniendo en cuente el interés superior del niño o niña.
Es responsabilidad de las EAPB y de las IPS el desarrollo de escenarios y mecanismos de información continua durante la preconcepción, gestación, parto y puerperio, destinado a las familias. Como parte del proceso de información sobre el tamizaje neonatal y sus responsables, este Ministerio en articulación con otros actores dispondrá de información relacionada en su página web (incluyendo una proforma del consentimiento informado teniendo en cuenta las consideraciones señaladas) y a través de otros mecanismos.
3.4. Regulación de medicamentos y tecnologías en salud
El Ministerio, en conjunto con el Instituto Nacional de Salud y el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), en el marco de las competencias de cada entidad, definirá los mecanismos que favorezcan el acceso equitativo a medicamentos y tecnologías en el marco del programa, especialmente en lo concerniente a las patologías del tamizaje endocrino metabólico, así como la financiación de los mismos.
3.5. Responsabilidad de los actores del SGSSS
En el marco de sus competencias y funciones y para garantizar la implementación del Programa de Tamizaje Neonatal, son responsabilidades de los actores del SGSSS las siguientes:
- Superintendencia Nacional de Salud
La Superintendencia Nacional de Salud es la encargada de la inspección, vigilancia y control de los actores del SGSSS y en este marco de las atenciones establecidas con cargo a la UPC o con Presupuestos Máximos y de aquellas que se encuentren en progresividad, según la normativa vigente. Este proceso será articulado con las acciones de seguimiento desarrolladas por las entidades territoriales y se acompaña desde el Ministerio de Salud y protección Social, en el marco de la gestión y seguimiento al Programa de Tamizaje Neonatal, en conjunto con el INS. Se articulará la opinión de los pacientes por medio de las mesas nacionales ya instauradas como son la Mesa nacional de enfermedades huérfanas y la mesa nacional de discapacidad.
- Instituto Nacional de Salud
El INS actuará como Centro Nacional Coordinador del Tamizaje Neonatal para lo que corresponde al Tamizaje Endocrino Metabólico, desarrollando los lineamientos o las directrices necesarias para su funcionamiento y garantía relacionado con las funciones de los laboratorios en el contexto de la Red Nacional de Laboratorios y en el marco de sus competencias, con asesoría de las mesas de expertos que sean convocadas para la implementación y ampliación del programa de Tamizaje Neonatal. Además, avanzará en el seguimiento de los defectos congénitos en el marco del Sivigila, articulado con las acciones de gestión que corresponde a las entidades territoriales.
- Entidades Territoriales
Los departamentos y distritos deben realizar los procesos de gestión con sus territorios lo cual incluye hacer seguimiento a los resultados en salud en el marco de la implementación del programa, promover los procesos de desarrollo de capacidades y fortalecer la vigilancia en salud pública. En articulación con las EAPB, hacer el seguimiento de las intervenciones individuales según normatividad vigente y en desarrollo de sus funciones de inspección y vigilancia en articulación con la Superintendencia Nacional de Salud. Los municipios deben notificar los casos de probables defectos congénitos al departamento y realizar seguimiento de los ajustes de los casos probables hasta su confirmación o descarte.
- Entidades Administradoras de Planes de Beneficios
Garantizar con su red de prestación de servicios, la realización del tamizaje neonatal a todos los recién nacidos hijos de las madres afiliadas, así como atenciones definidas en el marco de la Ruta Integral de Atención en Salud Materno Perinatal (incluyendo las atenciones en progresividad).
Vigilar los casos probables y el ajuste de caso correspondiente (especialmente en los casos en los que la Unidades Primarias Generadoras de Datos no desarrolle la prueba diagnóstica); así como toda la gestión requerida en el marco del programa (lo cual implica gestionar la confirmación de los casos probables, ajustes de red, gestión expedita para casos probables, entre otras). En tanto sea detectado un riesgo deberá brindarse la atención según criterio del profesional y teniendo en cuenta las consideraciones señaladas en la presente resolución. Las EAPB que incorporen otras patologías en el marco de sus programas de tamizaje neonatal deberán garantizar la atención integral relacionada con las mismas.
Garantizar que se realice el rellamado o recitación de los recién nacidos considerados casos probables por tamizaje positivo y de aquellos casos en los que se considere se debe practicar retamizaje, para lo cual debe tener un seguimiento de cohortes que permita ubicar desde la base de sus recién nacidos, aquellos que son notificados en el Sivigila como probables
Gestionar la realización de la prueba diagnóstica, así como el reporte de su resultado, hacer seguimiento para garantizar el inicio temprano del tratamiento y, finalmente, gestionar el seguimiento pertinente. Para ello deberá activar los mecanismos que correspondan con su red de prestación de servicios (incluidos de manera especial los laboratorios e IPS que brindan las tecnologías de tamizaje y diagnóstico auditivo) y fortalecer el reporte a las fuentes establecidas por normatividad.
Garantizar, a través de su red, la integralidad, disponibilidad, suficiencia y modalidad de prestación de servicios que se requiere para la calidad y especialmente la oportunidad de la atención en relación con el tamizaje neonatal. Es necesario, específicamente para los casos de tamizaje endocrino metabólico, se garantice la aplicación de las pruebas diagnósticas o en caso de requerir tecnologías con baja disponibilidad en el área, se incorpore en la red lo necesario para gestionar de manera oportuna la realización de la prueba diagnóstica y su reporte; sin que medien barreras administrativas y en los casos que corresponda incorporando esto en los mecanismos de contratación con los laboratorios.
Realizar monitoreo y seguimiento del programa (como parte integral de la Ruta Integral en Salud Materno Perinatal) y de los resultados de salud e indicadores e incorporar las orientaciones del programa en los procesos de desarrollo de capacidades al recurso humano en salud en articulación con su red de prestación de servicios.
- Instituciones Prestadoras de Servicios de Salud
Garantizar a los usuarios el acceso efectivo y con calidad a los servicios y tecnologías en salud definidas en el programa.
Cumplir las directrices y lineamientos vigentes para la atención de gestantes y recién nacidos, incluyendo la estancia hospitalaria de mínimo 24 horas posteriores al nacimiento por parto vaginal y 48 horas posteriores al nacimiento por cesárea, en el marco de lo establecido en Resolución número 3280 de 2018.
Definir en el marco de la implementación del Programa de Tamizaje neonatal, la planeación y ejecución de procesos de desarrollo de capacidades, verificación de la adherencia del talento humano a los lineamientos y calidad del dato, seguimiento a la oportunidad de las atenciones, valoración de percepción de los usuarios y barreras de acceso; así como la revisión de lo relacionado con dotación, equipamiento y capacidad instalada.
En su función como Unidades Primarias Generadoras de Datos (UPGD) deben realizar la detección y notificación de casos probables, registrando la información en el Sistema de Vigilancia en Salud Pública (Sivigila) y generar las alertas que correspondan al asegurador. Así mismo, la IPS deberá reportar en las fuentes de información que sean definidas, la aplicación del tamizaje, así como del resultado del mismo.
- Laboratorios
Los laboratorios que realicen tamizaje neonatal endocrino metabólico deberán cumplir con los estándares de calidad en salud pública establecidos en la Resolución número 1619 del 2015 o la norma vigente para tal fin, y con la inscripción en el Registro de Laboratorios RELAB establecido en la Resolución número 561 de 2019 o el aplicativo que lo modifique o sustituya y con los procesos de habilitación como servicio de salud, según la normatividad vigente. Además, deberán participar en los procesos de evaluación del desempeño definidos por el INS y los relacionados con mejoramiento de procesos de calidad; que permitan avanzar hacia la acreditación de las pruebas de tamizaje por parte del Organismo Nacional de Acreditación de Colombia (ONAC) bajo la norma ISO/IEC 15189 o por un organismo de acreditación que sea signatario de los acuerdos de reconocimiento multilateral suscritos por ONAC, bajo el mismo alcance, deberán acreditar las pruebas empleadas para el tamizaje de la patología, en un plazo máximo de 2 años a partir del momento en el que sea incluida la patología en el Programa. Por su parte, el INS definirá el acompañamiento y seguimiento a este proceso, en articulación con la Dirección de Epidemiología y Demografía de este Ministerio y en el marco del programa.
Todo laboratorio que realice pruebas de tamizaje neonatal debe ingresar los resultados de las pruebas de manera simultánea a la emisión de los mismos, al Repositorio de Tamizaje Neonatal del Instituto Nacional de Salud, garantizando que dicho reporte cumpla todos los criterios de calidad de la información, así como un claro reporte del resultado de la prueba de tamizaje o de la prueba empleada para la confirmación, o las definidas en la normatividad vigente que se establezcan en marco del programa.
3.6. Monitoreo y seguimiento a los resultados en salud
Los obligados al cumplimiento de esta resolución realizarán, en el marco de sus competencias, el monitoreo de las intervenciones de las rutas a que alude el presente acto administrativo y la evaluación de los resultados en salud y reducción de las inequidades en salud en las personas, familias y comunidades, derivadas de su implementación.
El seguimiento y monitoreo del Programa de Tamizaje Neonatal se realizará a partir de fuentes de información disponibles y oficiales.
- Sivigila. Información de la ficha de notificación de defectos congénitos (Código de evento 215).
- Resolución número 202 de 2021.
- Registros Individuales de Prestación de Servicios de Salud (RIPS)
- Registro de enfermedades huérfanas (en tanto sean incluidas patologías que estén incluidas en el listado actualizado de enfermedades huérfanas).
- Información de prestaciones de servicios de salud en el marco del cálculo de la Unidad de Pago por Capitación (UPC) y mecanismos de ajuste de riesgo.
- Programa de Evaluación Directa del Desempeño (INS)
- Repositorio de Tamizaje Neonatal (INS)
- Las que sean definidas según normatividad.
Las fichas técnicas de los indicadores estarán publicadas en el Repositorio Institucional Digital del MSPS.
3.6.1 Indicadores programa de tamizaje neonatal
El Programa de Tamizaje Neonatal, define los siguientes indicadores como parte del seguimiento y monitoreo:
Tabla 1. Resultados e Indicadores del Programa de Tamizaje Neonatal
| Línea de tamizaje neonatal | Indicadores Tamizaje |
| Tamizaje Endocrino metabólico | - Cobertura de tamizaje de hipotiroidismo congénito - Oportunidad del tamizaje para hipotiroidismo congénito - Proporción de niñas y niños con probable hipotiroidismo congénito por TSH. - Proporción de niñas y niños con diagnóstico de hipotiroidismo congénito - Oportunidad en el diagnóstico de hipotiroidismo congénito - Oportunidad en el inicio de tratamiento |
| Tamizaje Auditivo | - Cobertura de tamizaje auditivo - Oportunidad del Tamizaje Auditivo - Proporción de niñas y niños con probable alteración auditiva congénita - Oportunidad en el diagnóstico de hipoacusia o sordera congénita - Cobertura de niñas y niños con hipoacusia o sordera congénita atendidos por especialista. |
| Tamizaje Visual | - Cobertura de tamizaje visual - Proporción de niñas y niños con probable alteración visual congénita - Cobertura de niñas y niños con probable alteración visual congénita atendidos por especialista. |
| Tamizaje de Cardiopatía Congénita Compleja | - Cobertura de tamizaje de Cardiopatía Congénita Compleja - Proporción de niñas y niños con probable cardiopatía congénita compleja. - Cobertura de niñas y niños probable cardiopatía congénita compleja atendidos por especialista. - Oportunidad de atención por especialista en los casos de probable cardiopatía congénita compleja |
Las fichas técnicas de los indicadores, estarán disponibles en la página web del Ministerio de Salud y Protección Social.
4. Líneas de tamizaje
Líneas del Programa de Tamizaje Neonatal.
Partiendo de distintas consideraciones éticas, clínicas, epidemiológicas y económicas, en el marco del programa se reconocen las siguientes líneas de tamizaje: Endocrino Metabólico (incluye el tamizaje básico y ampliado), Visual, Auditivo y Cardiopatía Congénita Compleja.
Definiciones
- Tamizaje neonatal: Atención en salud dirigida a la detección temprana de recién nacidos con enfermedades que pueden producir mortalidad evitable, discapacidad, morbilidad significativa o grave afectación de la calidad de vida, susceptibles de ser identificadas a través de tecnologías de alta sensibilidad durante las primeras horas o días de nacimiento, con el objeto de ser confirmadas, brindarles tratamiento de manera oportuna y el seguimiento necesario para mejorar sus resultados en salud y desarrollo.
- Tamizaje neonatal básico: Incluye pruebas para hipotiroidismo congénito, fenilcetonuria, galactosemia, fibrosis quística, hiperplasia suprarrenal congénita, déficit de biotinidasa o defectos de la hemoglobina.
- Tamizaje ampliado: Incluye las anteriores pruebas más las pruebas para desórdenes de los aminoácidos, desórdenes de los ácidos orgánicos y desórdenes de la oxidación de los ácidos grasos.
- Tamizaje Endocrino metabólico. Se define como la detección de casos probables de patologías endocrino-metabólicas que se detectan por pruebas en sangre, con las consideraciones de tiempo, muestra y tecnología de tamizaje correspondiente.
- Tamizaje neonatal auditivo. Corresponde a la detección de recién nacidos con alteraciones auditivas que pueden llevar a hipoacusia, afectar su capacidad auditiva, impactar en el lenguaje, habla, articulación, voz, cognición, y de esta forma, amenazar el desarrollo integral del niño o la niña en el curso de la vida.
- Tamizaje neonatal visual. Corresponde a la detección de recién nacidos con alteraciones al examen físico que permitan detectar posibles patologías oculares o visuales que pueden llevar a ceguera, afectar la capacidad visual y de esta forma, amenazar el desarrollo integral del niño o la niña en el curso de la vida.
- Tamizaje de cardiopatía congénita. Corresponde a la detección de cardiopatía congénita compleja asociada a altas tasas de mortalidad, por medio de la saturación de oxígeno (pulsooximetría) pre y posductal.
4.1. Tamizaje Endocrino metabólico
Esta línea de tamizaje incluye las condiciones endocrino-metabólicas: hipotiroidismo congénito, fenilcetonuria, galactosemia, fibrosis quística, hiperplasia suprarrenal congénita, déficit de biotinidasa o defectos de la hemoglobina, así como las enfermedades de los aminoácidos, de los ácidos orgánicos o los desórdenes de la beta oxidación de los ácidos grasos. Incorpora el tamizaje Básico como el Ampliado, siguiendo lo indicado por la Ley 1980 de 2019, en términos de la progresividad y de acuerdo a la disponibilidad de recursos el Gobierno nacional definirá las pruebas a incluirse en el programa de Tamizaje neonatal, el cual como mínimo garantizará como punto de partida las correspondiente al Tamizaje Neonatal Básico, hasta lograr el tamizaje ampliado.
Si bien la Resolución número 3280 de 2018 menciona la técnica a utilizar para la toma de la muestra de sangre del cordón o periférico, las consideraciones de acuerdo a los factores de riesgo materno, perinatales o neonatales y a los tiempos ideales de toma, era necesario ahondar mucho más en cada una de las líneas expuestas en la resolución. La citada Resolución número 3280 expone como nota lo siguiente: “En el momento en que se formule el programa de tamizaje neonatal o se den directrices sobre la atención integral en salud para la identificación de riesgo metabólico, cardiovascular, auditivo y visual en el recién nacido (que incluye tamizaje de errores innatos del metabolismo), se realizarán consideraciones respecto a la toma de la muestra para tamizaje de hipotiroidismo congénito y las demás pruebas de tamizaje en sangre”.
Por lo tanto y bajo este contexto en lo que se refiere a hipotiroidismo congénito se tuvieron en cuenta las siguientes adiciones para el programa del tamizaje neonatal de acuerdo con las mesas de trabajo de expertos y a protocolos y guías de manejo internacionales relacionadas con el tamizaje neonatal:
- Inclusión de un componente preanalítico, analítico y postanalítico donde se definen los puntos de corte para TSH en recién nacidos sanos y en población considerada como factor de riesgo, los tiempos ideales y máximos para la toma, las consideraciones a propósito de la técnica a utilizar y las situaciones en que se requiere un retamizaje. Así mismo se incluyen las tecnologías requeridas para la confirmación diagnóstica, el tratamiento que deberá indicarse de urgencia (Levotiroxina) como también la entrada al seguimiento dispuesto por médico general o pediatría en compañía de endocrinología pediátrica por telemedicina de acuerdo con el territorio. Esto último con el fin de incidir en los resultados en salud garantizando no solo la toma de tamizaje sino permitiendo por medio de una tecnología confirmar el diagnóstico e iniciar el tratamiento junto con la valoración del médico general o pediatra en compañía del especialista que dará el plan de cuidados inicial previo al ingreso de la ruta de riesgo identificado.
4.1.1. Tamizaje de hipotiroidismo congénito
Se define como hipotiroidismo congénito la producción insuficiente de las hormonas tiroideas en los primeros tres años de vida, detectada por la elevación del valor de la Hormona Estimulante de la Tiroides (TSH, por sus siglas en inglés) asociado o no con valores bajos de hormonas tiroideas; o a la disminución de los valores normales para la edad de las hormonas tiroideas no asociados con la elevación de la TSH (Lammoglia, 2009). Las hormonas tiroideas tienen un papel predominante en el neurodesarrollo durante la primera infancia; por este motivo, el hipotiroidismo congénito representa la principal causa de discapacidad intelectual prevenible (INS, 2019) y se presenta con una incidencia aproximada de entre 1:2.500 – 1:4.500 casos para hipotiroidismo primario (donde la causa es propia del tejido tiroideo), y de 1:100.000 para el hipotiroidismo central (de causa hipofisiaria o hipotalámica) (Lammoglia, 2009; Libro endocrino, 2017).
Teniendo en cuenta que los recién nacidos generalmente no presentan manifestaciones clínicas de hipotiroidismo congénito, así como la alta frecuencia de la patología, y el grave impacto de no detectarla e iniciar tratamiento oportunamente; el hipotiroidismo congénito se incluyó como una patología de tamizaje neonatal y, de hecho, representa la primera patología no metabólica en ser incluida en un panel de tamizaje neonatal.
A nivel internacional, se han dado distintas pautas para el tamizaje de hipotiroidismo congénito. De esta forma, en algunos países se utiliza la medición de la TSH en sangre de cordón umbilical o en sangre de talón, en otros se evalúan los niveles de T4 Libre (T4L) y en otros se utiliza tanto la TSH como la T4L de forma combinada. Incluso, en EEUU existen diferencias en la estrategia de tamizaje de hipotiroidismo congénito entre sus estados (AAP).
Según el INS, la cobertura del tamizaje neonatal de hipotiroidismo congénito es de aproximadamente 80-85% (INS, 2019). Sin embargo, por distintas dificultades, el llamado para la confirmación diagnóstica se realiza solamente en alrededor del 50% de los niños con resultado de tamizaje alterado (“rellamado” o “recitación”). No se cuenta con información sobre la oportunidad del inicio del tratamiento, la adherencia al tratamiento, el seguimiento de niños y niñas con diagnóstico confirmado, ni otros aspectos importantes como el desenlace desde el punto de vista neurológico.
De esta forma, uno de los objetivos principales de la formulación de estos lineamientos, es brindar las directrices para la estructuración de un programa de tamizaje en el que sea posible contar con la información necesaria para comprender las coberturas de tamizaje y el cumplimiento de las metas de confirmación diagnóstica, inicio de tratamiento y adherencia al seguimiento de los niños y las niñas diagnosticadas, para mejorar así los resultados en salud y en desarrollo de los niños o niñas con hipotiroidismo congénito.
En el contexto del programa de tamizaje de hipotiroidismo congénito, el resultado del tamizaje puede ser positivo o negativo. Los niños y las niñas con tamizaje positivo deben ser evaluados para la confirmación diagnóstica con un criterio de URGENCIA MÉDICA, puesto que el no iniciar el tratamiento lo más pronto posible cuando se tenga la confirmación diagnóstica no solo incumple el objetivo de la ley y del programa, sino que se asocia con mayor riesgo de afectación y de discapacidad por causa del hipotiroidismo congénito[9] En tamizaje neonatal, cada hora y cada día cuentan para lograr los resultados en salud y evitar efectos a largo plazo en el desarrollo integral de los sujetos.
Objetivos de la línea de tamizaje de hipotiroidismo congénito
- Identificar niños y niñas recién nacidos vivos con probable hipotiroidismo congénito por medio de la medición de los niveles de TSH.
- Enunciar las situaciones en las que se requiere el retamizaje como parte del proceso de tamizaje de hipotiroidismo congénito.
- Definir los aspectos necesarios para el adecuado funcionamiento de los componentes preanalítico, analítico y pos analítico del tamizaje de hipotiroidismo congénito.
- Establecer los elementos mínimos de oportunidad y características del diagnóstico de hipotiroidismo congénito y del inicio del tratamiento en el marco del plan de cuidado de recién nacidos afectados y de aquellos con condiciones particulares de riesgo.
Definiciones de la línea de tamizaje de hipotiroidismo congénito:
En el contexto del programa de tamizaje neonatal, frente a hipotiroidismo congénito se precisan las siguientes definiciones:
- Recién nacido vivo: teniendo en cuenta lo establecido en el artículo 90 del Código Civil, se define como recién nacido vivo al niño o niña que sobrevive siquiera un momento a la separación completa de la madre, esto es, que respira por su cuenta al menos una vez luego de su alumbramiento y del pinzamiento y corte del cordón umbilical. Esta definición no se relaciona con el peso al nacer ni con la edad gestacional.
- Recién nacido prematuro: niño o niña que nace antes de la semana 37 de gestación.
- Recién nacido prematuro extremo: niño o niña que nace antes de la semana 28 de gestación.
- Tamizaje de hipotiroidismo congénito: evaluación de los niveles de TSH en muestra de sangre seca dispuesta en papel filtro, obtenida de fragmento del cordón umbilical en su lado neonatal (técnica de asa) o del talón del niño o niña recién nacido vivo para la detección de casos probables de hipotiroidismo congénito primario.
- Retamizaje de hipotiroidismo congénito: evaluación de los niveles de TSH en muestra de sangre seca dispuesta en papel filtro, obtenida del talón del niño o niña. Se comporta como un segundo paso o componente del tamizaje, no es una repetición del tamizaje, no es una medida universal y se indica exclusivamente en los casos en los que por inmadurez del eje hipotálamo-hipofisiario-tiroideo (como en la prematuridad) o por riesgo de mezcla de sangres de forma antenatal o perinatal (como en los gemelos monocoriónicos), no es suficiente realizar el tamizaje como se hace en los demás casos, puesto que puede tener una mayor cantidad de falsos negativos.
- Diagnóstico de hipotiroidismo congénito: evaluación de los niveles de TSH y de T4L en muestra de suero (de sangre venosa o arterial).
- Niño o niña perdido (a) del programa de tamizaje neonatal: recién nacido vivo en quien no se realiza el tamizaje neonatal, no se realiza el retamizaje a pesar de estar indicado, o no se realizan las pruebas de confirmación diagnóstica a pesar de haber tenido un tamizaje o un retamizaje positivo. Debe tenerse en cuenta en qué punto se pierden los niños o las niñas con el objeto de tomar las medidas necesarias para evitar esta situación.
- Niño o niña excluido (a) del programa de tamizaje neonatal: recién nacido vivo a quien se realizó el tamizaje pero que fallece antes del retamizaje o del diagnóstico, en este último caso, habiendo tenido un tamizaje o retamizaje positivo. Se incluye también al recién nacido prematuro extremo que fallece antes de la realización del tamizaje en los términos indicados en el presente lineamiento (en el talón, después de 72 horas de nacido).
Respecto al resultado obtenido, el tamizaje puede definirse como:
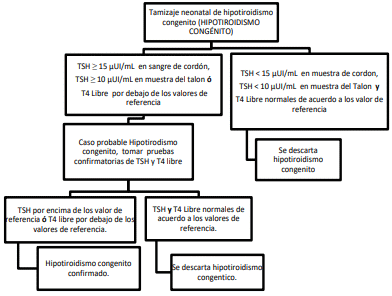
- Tamizaje positivo de hipotiroidismo congénito: recién nacido con niveles de TSH por encima del punto de corte establecido (=15 íUl/mL en muestra de sangre de cordón umbilical o =10 íUl/mL en muestra de sangre de talón) [10], los cuales son considerados casos probables de hipotiroidismo congénito.
- Tamizaje negativo de hipotiroidismo congénito: recién nacido con niveles de TSH por debajo del punto de corte establecido.
El tamizaje de hipotiroidismo congénito será interpretado por un profesional en neonatología, profesional en pediatría o profesional en medicina general entrenado en la interpretación de los resultados del tamizaje de hipotiroidismo congénito. En el caso del retamizaje, al ser considerado como un segundo paso del tamizaje en un grupo de niños y niñas, se aplican las mismas definiciones de los resultados del tamizaje, teniendo en cuenta que el punto de corte es el de la muestra de sangre que procede del talón.
Respecto a la realización del diagnóstico de hipotiroidismo congénito, se tendrán en cuenta las siguientes definiciones:
- Rellamado: procedimiento de llamado o citación de los pacientes y sus familias con resultado de tamizaje positivo, para la realización de pruebas de diagnóstico.
- Diagnóstico confirmado de hipotiroidismo congénito: recién nacido con tamizaje (o retamizaje) positivo con niveles de TSH por encima del valor de referencia del kit de ensayo y/o con niveles de T4L por debajo del valor de referencia del kit de ensayo de las pruebas de diagnóstico.
- Diagnóstico descartado de hipotiroidismo congénito: recién nacido con tamizaje (o retamizaje) positivo con niveles de TSH y de T4L dentro del rango de referencia del kit de ensayo de las pruebas de diagnóstico.
En relación con el tratamiento, se especifican las siguientes definiciones:
- Niño o niña con tratamiento: niño o niña con diagnóstico confirmado de hipotiroidismo congénito quien se encuentra en tratamiento con levotiroxina de forma continua o regular.
- Niño o niña sin tratamiento: niño o niña con diagnóstico confirmado de hipotiroidismo congénito quien se encuentra sin tratamiento con levotiroxina de forma continua o regular.
- Niño o niña sin información de tratamiento: niño o niña con diagnóstico confirmado de hipotiroidismo congénito en quien no se cuenta con información sobre el inicio y la continuidad del tratamiento con levotiroxina.
- Niño o niña con seguimiento en el marco de la RPMS: niño o niña con diagnóstico confirmado de hipotiroidismo congénito quien tiene seguimiento en la consulta de valoración integral en salud por profesional de pediatría o medicina con apoyo de pediatría con abordaje de su condición de mayor riesgo según lo señalado en la RPMS.
- Niño o niña sin seguimiento en el marco de la RPMS: niño o niña con diagnóstico confirmado de hipotiroidismo congénito quien no tiene seguimiento en la consulta de valoración integral en salud por profesional de pediatría o medicina con apoyo de pediatría con abordaje de su condición de mayor riesgo según lo señalado en la RPMS.
Debe tenerse en cuenta que todas estas definiciones serán empleadas en la evaluación y el seguimiento del programa de tamizaje neonatal, en la línea específica de hipotiroidismo congénito, pero que no generan conflicto frente a las definiciones que puedan tenerse en el Sivigila, puesto que este sería solo un elemento del funcionamiento del programa de tamizaje neonatal y no lo abarca completa ni integralmente.
NOTA: Debe tenerse en cuenta que un niño o una niña puede tener hipotiroidismo congénito y manifestarlo posterior a haber tenido un tamizaje y/o un retamizaje negativo, o incluso, a pesar de haber tenido un tamizaje o un retamizaje positivo, pero con un resultado posterior de diagnóstico descartado. En este caso, puede tratarse de un hipotiroidismo congénito de inicio “tardío” (que no es captado en el programa de tamizaje neonatal) o de un caso no identificado en el programa de tamizaje neonatal (falso negativo en el tamizaje, el retamizaje o el diagnóstico). En todo caso, los niños y las niñas con probable hipotiroidismo congénito siempre deben ser reportados al Sivigila y debe gestionarse el cierre de caso para reportar el resultado del diagnóstico.
Figura 1. Esquema de Tamizaje neonatal de hipotiroidismo congénito
Tecnología del tamizaje de hipotiroidismo congénito
Como se indicó previamente, en Colombia, el tamizaje de hipotiroidismo congénito se debe realizar a través de la medición de los niveles de TSH en muestra de sangre seca depositada en papel filtro. Esta muestra de sangre puede obtenerse de fragmento del cordón umbilical del lado neonatal según la “técnica del asa” o por medio de la punción del talón del niño o niña.
Teniendo en cuenta que posterior al nacimiento se presenta un “estallido” fisiológico de liberación de la Hormona Estimulante de la Tirotropina desde el hipotálamo (TRH, por sus siglas en inglés), de la TSH desde la adenohipófisis y de las hormonas tiroideas desde la tiroides, a nivel internacional se ha implementado el tamizaje neonatal de hipotiroidismo congénito hacia el tercer o quinto día de vida. Sin embargo, frente a la inclusión de otras patologías a tamizar en el período neonatal, como estrategia de salud pública, el tiempo apropiado para el tamizaje esté entre las 24 y las 72 horas posteriores al nacimiento, lo que implica considerar un ajuste al punto de corte de la TSH para el tamizaje.
En Colombia, se ha permitido la práctica del tamizaje de hipotiroidismo congénito con la toma de la muestra del cordón umbilical como una forma de garantizar la realización del procedimiento y ante la falta de directrices (o de garantía) frente al tiempo de estancia hospitalaria del recién nacido. Sin embargo, la Resolución 3280 de 2018 ya establece un criterio de tiempo de estancia hospitalaria para el recién nacido y la madre, así como reitera la obligatoriedad del tamizaje neonatal[11].
Teniendo en cuenta que de acuerdo con lo dispuesto en la Ley 1980 de 2019, el programa de tamizaje neonatal se deberá ampliar progresivamente de acuerdo con los recursos del SGSSS, se proyecta la inclusión a futuro del tamizaje de otras patologías endocrino-metabólicas. En este sentido, se permitirá continuar tomando la muestra de sangre del cordón umbilical.
En procura de avanzar hacia el tamizaje de hipotiroidismo congénito (y luego de otras patologías) con muestra de sangre proveniente de manera exclusiva del talón del niño o niña, cada IPS del país que atiende recién nacidos debe trazar un plan para garantizar la toma de muestra de sangre del talón, con el objeto que, en un periodo no mayor a dos años posterior a la expedición del acto normativo, se haya realizado el cambio progresivo del origen de la muestra de sangre del cordón umbilical al talón. Posteriormente, se generarán directrices con relación a este criterio, así como la estandarización del tiempo de la toma de muestra de sangre.
En el caso en el que se tome la muestra de sangre del cordón umbilical, debe hacerse en un tiempo no mayor a 20 minutos posterior al nacimiento del niño o niña y por ningún motivo se debe tomar del lado placentario del cordón umbilical, mucho menos si no se ha producido el alumbramiento de la placenta.
En el caso en el que la muestra de sangre se tome del talón del niño o niña, podrá tomarse durante las primeras 24 horas de vida e incluso, antes del egreso hospitalario del recién nacido y debe realizarse con la lanceta adecuada, para garantizar la sangría necesaria para que no se afecte la disposición de la sangre en el papel filtro.
Si bien los niveles de TSH son distintos a lo largo de los primeros días de vida, en Colombia se definió un punto de corte específico, independiente de la edad en la que se tome la muestra de sangre para el tamizaje con muestra del talón. Se decide continuar con este mismo punto de corte para la muestra obtenida por punción del talón (= 10 íUl/ mL)[12].
En el caso de los recién nacidos prematuros extremos (nacidos antes de la semana 28 de gestación), no se recomienda el tamizaje por muestra de sangre del cordón umbilical, y debe realizarse a las 72 horas del nacimiento en muestra de sangre proveniente del talón del niño o niña. En este contexto particular, el punto de corte del tamizaje es mayor o igual a 6 íUl/mL, por lo que se considera positivo un tamizaje con un nivel de TSH mayor a este punto de corte.
En el caso del retamizaje, el cual realmente se trata del segundo paso del tamizaje para dos grupos específicos de recién nacidos (prematuros y gemelos monocoriónicos), se realizará –al igual que el tamizaje- con la medición de los niveles de TSH en muestra de sangre seca proveniente del talón del niño o niña y depositada en papel filtro. En el caso de los recién nacidos prematuros (nacidos antes de la semana 37 de gestación), se indica el retamizaje con TSH a las 2 semanas del nacimiento. Para los recién nacidos gemelos monocoriónicos a término, el retamizaje se indica a los 5 días de nacimiento. En ambos casos, el punto de corte es el mismo del tamizaje por muestra proveniente de sangre del talón (= 10 íUl/mL).
Componentes del tamizaje de hipotiroidismo congénito
Por las características del tamizaje de hipotiroidismo congénito, al igual que el de otras patologías endocrino-metabólicas en las que se cuenta con la participación del laboratorio de tamizaje, se han definido elementos preanalíticos (realización de historia clínica y enfoque antenatal de riesgo, educación sobre el tamizaje, consentimiento informado, toma de muestra de sangre y manejo, almacenamiento y transporte de la muestra de sangre), elementos analíticos (técnicas y procesamiento de la muestra, registro de los resultados y comunicación de los resultados –flujo de la información-) y elementos postanalíticos del programa de tamizaje neonatal (rellamado de los pacientes, confirmación diagnóstica e inicio del tratamiento). Si bien es cierto que la detección y el tratamiento oportuno del hipotiroidismo congénito que se realiza por medio de los programas de tamizaje ha eliminado casi por completo el retraso mental asociado, el éxito se enfoca también, en el seguimiento mediante la monitorización oportuna y continua para ajustar el tratamiento según se requiera. Por lo tanto, este Ministerio dispondrá de las orientaciones para favorecer el seguimiento adecuado de los niños y niñas con diagnóstico confirmado de hipotiroidismo congénito.
El laboratorio de cada IPS tiene importantes responsabilidades para el funcionamiento de la línea endocrino-metabólica del tamizaje neonatal.
Componente preanalítico
- Enfoque antenatal de riesgo y realización de la historia clínica: en relación con la línea de tamizaje de hipotiroidismo congénito, los siguientes son los riesgos y factores prenatales (antecedentes maternos de enfermedad tiroidea, antecedente de hipotiroidismo congénito en hermano), perinatales (Prematuridad, Enfermedad neonatal grave y posibilidad de sobreexposición a yodo por múltiples procedimientos quirúrgicos); así como postnatales (Síndromes Genéticos -sospecha o diagnóstico-, Anomalías Congénitas -especialmente de línea media, Detección de bocio o de quiste sublingual -por ecografía prenatal o al examen físico) los cuales deben ser tenidos en cuenta en la atención del neonato, el tamizaje neonatal y el seguimiento posterior. En el caso de una mujer gestante con antecedente de hipotiroidismo, se debe verificar si se realizó ajuste a la dosis de la levotiroxina durante la gestación y si tuvo valoración o seguimiento por endocrinología. En todo caso, estos aspectos refuerzan la necesidad de seguimiento de su función tiroidea; pero debe reiterarse que el tamizaje es una medida universal y todos los recién nacidos deben recibir esta atención.
- Información, Educación y Comunicación sobre tamizaje neonatal: se deben desarrollar diferentes estrategias y/o procesos de información, educación y comunicación para promover el programa y la práctica del tamizaje neonatal en el país y deben ser dirigidos a todos los actores con responsabilidades en el programa, incluyendo madres, padres, familias y comunidad en general. Se deben brindar teniendo en cuenta las intervenciones poblacionales, colectivas e individuales que han sido contempladas y que se desarrollan a partir de lo dispuesto en la Resolución número 3280 de 2018 o la norma que la modifique o la sustituya. Esto quiere decir que se pueden desarrollar piezas comunicativas o audiovisuales sobre la práctica y el programa de tamizaje neonatal, promover y brindar educación sobre el tamizaje neonatal durante la atención para el cuidado prenatal y la atención del parto, verificar los resultados del tamizaje neonatal durante la consulta de seguimiento del recién nacido y las consultas de valoración integral en salud de la primera infancia, entre otros procesos. La información en salud brindada a la familia respecto al tamizaje hace parte de la atención en el marco del tamizaje y debe ser registrada (puede ser directamente en la historia clínica). La cualificación de personal de salud en relación a las atenciones y acciones de gestión relacionadas con el tamizaje neonatal en el marco de las RIAS es responsabilidad de las EAPB en articulación con su red de prestación de servicios.
- Toma de la muestra de sangre: se debe realizar según las consideraciones definidas en el apartado de “Tecnología del tamizaje de hipotiroidismo congénito” de este lineamiento. A nivel de cada IPS, el prestador mismo y el laboratorio son los encargados de garantizar y hacer seguimiento al desarrollo de capacidades de los profesionales de la salud que toman la muestra de sangre para el tamizaje neonatal[13] y de la calidad de la muestra (cumpliendo lo establecido) que se dispondrá para el procesamiento analítico. Es decir, debe capacitarse y hacerse seguimiento a la calidad de la muestra desde la sala de nacimientos, alojamiento conjunto y de las demás unidades donde se atiendan recién nacidos, en la toma, manejo, almacenamiento y entrega de la muestra.
Así mismo, se debe programar la realización de reentrenamientos para el personal antiguo que está teniendo dificultades en estos procesos, así como garantizar el entrenamiento del personal nuevo de la institución (como parte de los procesos de inducción). Se deben disponer los mecanismos para registro de la información relacionada con el tamizaje neonatal en sala de nacimientos o en sala de alojamiento conjunto, incluyendo la toma de la muestra, los datos de la tarjeta del papel filtro con los datos de cada paciente, laboratorio que procesa la muestra y fecha de entrega de esta a dicho laboratorio, lo cual será fundamental para la trazabilidad en el programa de tamizaje neonatal.
- Manejo, almacenamiento y transporte de la muestra: la muestra de sangre debe disponerse en la tarjeta de papel filtro y permitirse su secado completo a temperatura ambiente por un tiempo aproximado de 3 horas. Estas tarjetas de papel filtro deben cumplir con los requerimientos de material, densidad, peso, pH, cenizas, resistencia y absorbancia, tal y como se define en los lineamientos emitidos por el INS[14]. Las tarjetas de papel filtro deben ubicarse en soportes para su secado y almacenamiento, impidiendo el contacto y la mezcla de sangre no seca de dife rentes tarjetas de papel filtro. Las tarjetas deben estar completa y adecuadamente diligenciadas y se deben cuidar las variables de temperatura ambiental, control de humedad y tiempo de secado para garantizar la calidad del proceso. El funcionamiento de estos elementos preanalíticos (verificación de la identificación de factores de riesgo, información registrada por escrito que ha sido brindada a los padres, calidad de la toma de la muestra: así como manejo, embalaje y entrega, y finalmente el registro de la información) es responsabilidad y será liderado por la IPS en articulación con su laboratorio o el laboratorio que realice el procesamiento de las muestras. Las muestras deben ser transportadas por empresas certificadas para transporte de muestras biológicas.
Componente analítico
- Procesamiento analítico de la muestra: el procesamiento analítico de la TSH generalmente se realiza mediante técnicas de ELISA, micro-ELISA o Radio enzimoinmunoensayo, fluorometria, entre otras técnicas disponibles. Se debe realizar el proceso analítico de acuerdo con las especificaciones dadas por las casas productoras de los equipos de análisis y de los kits de TSH neonatal, cuidando todos y cada uno de los pasos hasta obtener el resultado final. Se deben atender todas las indicaciones dadas por el INS y por este Ministerio para garantizar la calidad y la oportunidad de los resultados de tamizaje neonatal. Cuando la muestra que ha sido recibida en el laboratorio de análisis es de mala calidad, se debe procesar de todas maneras para evitar el riesgo de dejar pasar un caso positivo, pero se debe informar al laboratorio de la IPS para repetir la toma de la muestra, teniendo en cuenta que una muestra que se tome después de 20 minutos de nacimiento debe proceder del talón del niño o niña. En caso de que se haya dado egreso hospitalario, se debe informar también al referente o líder de tamizaje neonatal de la EAPB del recién nacido (o de la Secretaría de Salud, en el caso de que se trate de un niño sin aseguramiento[15]), y se debe llamar a los números de contacto anotados en la tarjeta de papel filtro.
- Calidad del análisis de la muestra: los laboratorios deben cumplir todos aquellos requerimientos dirigidos a garantizar la calidad de sus procesos. Por este motivo, debe cumplirse con la normatividad vigente en materia de habilitación, control de calidad en el marco de programa de evaluación de desempeño interno y externo, cumplimiento de estándares de calidad en salud pública y de acreditación, en los términos establecidos en este lineamiento, en la resolución de reglamentación, en la normatividad subsecuente, y deben participar del Programa de evaluación externa de desempeño de TSH neonatal del INS. Al igual que con todos los procesos relacionados con la toma, manejo, almacenamiento, procesamiento y reporte y notificación de resultados, se debe cumplir con las directrices y lineamientos emitidos desde el INS.
- Registro y notificación de los resultados
La fecha de realización del tamizaje y el resultado debe ser reportado para el 100 % de los recién nacidos conforme con lo establecido en la Resolución número 202 de 2021.
Los resultados positivos del tamizaje y/o del retamizaje, deben ser notificados al Sivigila de acuerdo con las indicaciones y orientaciones que emita el INS. Cuando se logre la confirmación diagnóstica, se debe realizar el ajuste de la ficha. Adicionalmente, se debe tener en cuenta todo lo descrito para el rellamado de los pacientes y la confirmación diagnóstica. Así mismo, se debe garantizar la entrega de los resultados de la prueba de tamizaje (incluso en los casos negativos) y se debe indicar a los padres o familiares que deben llevar este resultado a la consulta de seguimiento del recién nacido, realizar el registro de toda la información correspondiente en el carné de salud infantil para que se tenga en consideración en los escenarios de valoración integral definidos en la RIAPMS.
Componente posanalítico
- Rellamado de los pacientes: cada IPS, laboratorio de procesamiento analítico y EAPB deben contar con un protocolo por escrito sobre cómo proceder ante casos de tamizaje o retamizaje positivo. Este protocolo debe incluir los datos de contacto (nombre, teléfono, email y dirección) de los líderes, referentes o responsables del tamizaje neonatal o en caso dado de la atención neonatal o materno infantil de las IPS de las que reciben y procesan muestras para tamizaje, de las EAPB a las que están afiliados los pacientes y de los laboratorios que realizan el procesamiento analítico (tanto de tamizaje como de confirmación diagnóstica). Esta información debe ser de conocimiento para la entidad territorial, para favorecer el seguimiento y gestión de los procesos en el marco de la atención materno perinatal. Los laboratorios que procesan muestras para tamizaje de hipotiroidismo congénito deben garantizar también la toma y el procesamiento de las muestras para la confirmación diagnóstica. En caso de que esto no sea así, los laboratorios, las IPS que atendieron o están atendiendo a los recién nacidos, y las EAPB de los pacientes, deben definir de común acuerdo (y hacerlo constar por escrito) cómo van a garantizar la confirmación diagnóstica dentro de las 24 horas siguientes a la obtención del resultado positivo del tamizaje (o del retamizaje), así como la consulta por profesional de pediatría o profesional de medicina para la lectura e interpretación de los resultados de las pruebas diagnósticas dentro de las 24 horas siguientes al reporte de resultados de las pruebas de diagnóstico. En todo caso, siempre que un tamizaje o retamizaje resulte positivo, se debe llamar al paciente para la confirmación diagnóstica (“rellamado” o “recitación”). Este llamado debe ser realizado vía telefónica a los datos de contacto de los padres (padre, madre u otro familiar) que están descritos en la tarjeta de papel filtro. Se debe programar la toma de muestra de sangre periférica máximo al día siguiente del resultado positivo del tamizaje (o del retamizaje), para la confirmación diagnóstica.
La información brindada a los padres antes de la realización del tamizaje y de manera especial, el momento del rellamado es esencial, en tanto debe garantizar la sensibilización y adecuada comprensión respecto a la oportunidad que implica realizar un diagnóstico oportuno. Así mismo, el laboratorio debe informar telefónicamente a la IPS de la que procede la muestra del resultado positivo del tamizaje o retamizaje (comunicarse directamente con el responsable de tamizaje neonatal o la persona del área asistencial), para que en caso de que el niño o niña se encuentre allí todavía, pueda tomarse la muestra de sangre para la confirmación diagnóstica; y también para que se registre esta información en el mecanismo establecido para el programa (libro, base de datos u otro). Adicionalmente, el laboratorio debe reportar por vía telefónica o por email al líder o referente de tamizaje neonatal de la EAPB del paciente. En todo caso, la contratación debe garantizar que el mismo laboratorio o un laboratorio prestablecido desarrolle este procedimiento diagnóstico. La EAPB, en articulación con su red, dispondrá la información respecto a los laboratorios donde se tome la muestra para la prueba diagnóstica, e informará directamente a los padres del recién nacido el lugar para la atención por el profesional en pediatría o profesional en medicina general (solamente en los casos en los que no exista profesional en pediatra) para la lectura e interpretación de los resultados de las pruebas confirmatorias, así como para el inicio del tratamiento de forma oportuna en caso de tratarse de un diagnóstico confirmado.
En caso de tratarse de un niño o niña perteneciente a una familia sin aseguramiento, se debe notificar al encargado o responsable del tema de tamizaje neonatal, atención neonatal o materno infantil en la entidad territorial de salud correspondiente, para gestionar su afiliación al SGSSS y de esta forma garantizar la atención integral de estos niños y niñas.
- Confirmación diagnóstica: se realiza mediante la medición de los niveles de TSH y de T4L en sangre periférica. El hipotiroidismo congénito se diagnostica cuando el nivel de la TSH se encuentra por encima del rango de referencia para la técnica de análisis y la edad del paciente y/o cuando el nivel de la T4L se encuentra por debajo del rango de referencia para la técnica de análisis y la edad del paciente. El laboratorio debe reportar el nivel de la TSH en íUl/mL y el de la T4L en ng/ dL, así como el valor del rango de referencia para cada una de las pruebas. Teniendo en cuenta que el diagnóstico y el inicio del tratamiento en hipotiroidismo congénito se considera una urgencia médica, los laboratorios en los que se realiza el procesamiento analítico de las muestras de sangre para la confirmación diagnóstica deben funcionar las 24 horas del día, todos los días del año.
- Inicio del tratamiento: teniendo en cuenta la importancia de las hormonas tiroideas para el neurodesarrollo y la elevada tasa de formación de conexiones neuronales (sinaptogénesis) durante las primeras semanas de vida, el diagnóstico y el inicio del tratamiento del hipotiroidismo congénito debe ser considerado una URGENCIA MÉDICA. En hipotiroidismo congénito, el tiempo es oro. Por este motivo, el inicio del tratamiento debe ser inmediato a la confirmación diagnóstica, máximo a la mañana siguiente de esta. Así mismo, podrá ser iniciado cuando el resultado del tamizaje (o del retamizaje) sea > 40 íUl/mL con previa toma de muestra de sangre para la confirmación diagnóstica, momento en el cual se ajustará el abordaje de acuerdo con la prueba diagnóstica. Para efectos del Programa de Tamizaje Neonatal, no se considerará el término de hipotiroidismo subclínico (TSH elevada con T4L en rango normal), puesto que ante la elevación del nivel de TSH es impredecible saber en qué momento se pueden reducir los niveles de T4 Libre. Entonces, ante el riesgo de no garantizar oportunamente el tratamiento a un niño o niña con hipotiroidismo subclínico en proceso de descompensación, es preferible iniciar el tratamiento con la elevación aislada de los niveles de TSH. De otro lado, en el contexto del Programa de Tamizaje Neonatal tampoco se debe emplear el término de hipotiroidismo congénito transitorio, puesto que es dominio del especialista en endocrinología pediátrica establecer la transitoriedad o la permanencia del hipotiroidismo congénito, y las indicaciones que aquí se dan aplican para garantizar el tratamiento de los niños y las niñas en quienes se diagnostica hipotiroidismo congénito a partir de un resultado positivo en una prueba de tamizaje.
El tratamiento se debe iniciar con levotiroxina 50 mcg cada día. Para esto, se debe triturar la tableta de 50 mcg del medicamento y administrarse en máximo dos centímetros de agua en las mañanas. El medicamento no debe ser administrado en otro líquido diferente (por ejemplo, jugos) y debe ser administrado todos los días en el mismo horario. Es recomendable que en las piezas comunicativas que se usen para promover el programa y la práctica del tamizaje neonatal, se deje explícito que el tratamiento es gratuito y debe ser continuo y regular. En ningún caso, la realización de una imagen diagnóstica, la evaluación de transitoriedad o la búsqueda de etiología se considerarán factores indispensables para el inicio del tratamiento y por lo tanto no debe retrasarse por ningún motivo.
- Todas las niñas y niños con diagnóstico de hipotiroidismo congénito deben recibir la consulta médica por profesional de pediatría o endocrinología pediátrica (según disponibilidad en territorio) en los primeros 3 meses posterior al diagnóstico, para la cual debe contarse con resultado de TSH y T4 L en sangre periférica tomada entre las 2-4 semanas de haber iniciado el medicamento.
A continuación, se presenta en la tabla 5, la síntesis de las directrices frente al tamizaje y diagnóstico de hipotiroidismo congénito, incorporando algunas observaciones a tenerse en cuenta. Así mismo, en la tabla 6 se indican los aspectos para tener en cuenta para el seguimiento de grupos de niños con condiciones particulares, en el contexto del programa de tamizaje neonatal.
Tabla 5. Directrices de tamizaje y diagnóstico del hipotiroidismo congénito en el contexto del Programa de Tamizaje Neonatal
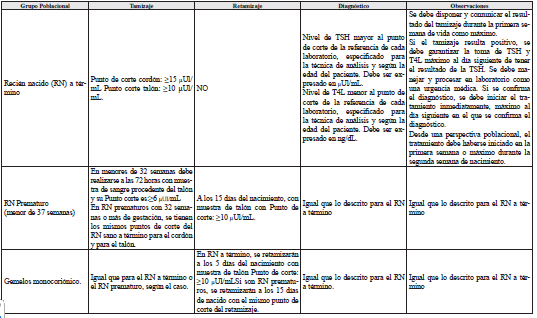
Tabla 6. Directrices de tamizaje de hipotiroidismo y seguimiento en años con condiciones particulares
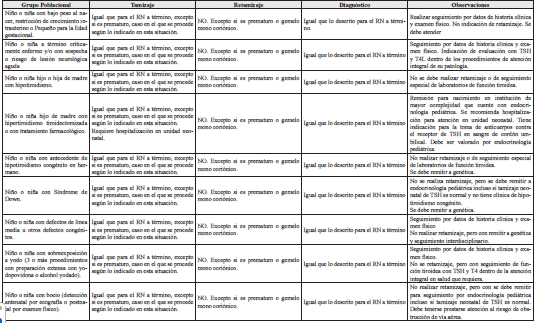
4.2. Tamizaje neonatal auditivo
Corresponde a la detección de recién nacidos con alteraciones auditivas que pueden llevar a hipoacusia, afectar su capacidad auditiva y de esta forma, amenazar el desarrollo integral del niño o la niña en el curso de la vida.
La Resolución número 3280 del 2018, menciona la obligatoriedad para la realización de este tamizaje a toda la población neonatal y que de acuerdo con los factores de riesgo auditivos evaluados en el paciente se utilizarían en combinación ambas tecnologías propuestas: Emisiones Otoacústicas (EOA) o Respuesta Auditiva de Tallo Encefálico Automatizada (RATEA)[16] o solamente RATEA de rutina en todos los niños sin factor de riesgo. En este acto resolutivo adicional a la información expuesta en la Resolución 3280 se consideró adicionar los tiempos máximos de toma de tamizaje auditivo, la tecnología que permita confirmar el diagnóstico y así mismo la remisión con el especialista de fonoaudiología o audiología para continuar de acuerdo con la ruta de riesgo el tratamiento y seguimiento.
Objetivos
1. Identificar niños y niñas recién nacidos con posibles alteraciones auditivas temporales o permanentes.
2. Definir las condiciones de retamizaje de los recién nacidos con resultado positivo para alguna de las pruebas definidas.
3. Identificar niños y niñas recién nacidos con condiciones de riesgo que requieren un seguimiento particular ante la posibilidad de padecer de hipoacusia, por la naturaleza de sus características de riesgo.
4. Establecer los aspectos mínimos de oportunidad y características del diagnóstico de alteraciones auditivas, del inicio del tratamiento en el marco del plan de cuidado.
Definiciones
- Caso probable: recién nacido que no pasa la prueba con alguno de los métodos de tamización definidos Emisiones Otoacústicas (EOA) o con Respuesta Auditiva de Tallo Encefálico Automatizada (RATEA).
- Caso con tamizaje negativo sin antecedente de riesgo: recién nacido el cual pasa la prueba realizada en el tamizaje auditivo sin antecedentes de riesgo.
- Caso con tamizaje negativo, pero con antecedente de riesgo:[17] recién nacido el cual pasa la prueba realizada en el tamizaje auditivo pero que tiene antecedente de riesgo.
- Caso confirmado: caso probable en el cual se confirma por tecnología dura alteración auditiva.
- Niño o niña con seguimiento en el marco de la RPMS: niño o niña con diagnóstico confirmado de alteración auditiva congénita quien tiene seguimiento en la consulta de valoración integral en salud por profesional de pediatría o medicina con apoyo de pediatría con abordaje de su condición de mayor riesgo según lo señalado en la RPMS.
- Niño o niña sin seguimiento en el marco de la RPMS: niño o niña con diagnóstico confirmado de alteración auditiva congénita quien no tiene seguimiento en la consulta de valoración integral en salud por profesional de pediatría o medicina con apoyo de pediatría con abordaje de su condición de mayor riesgo según lo señalado en la RPMS
Tecnologías de tamizaje
- Emisiones Otoacústicas (EOA):
Las Emisiones Otoacústicas son sonidos producidos por la actividad de las células ciliadas externas en la cóclea que se registran en el Canal Auditivo Externo (CAE); proporcionan una medida de la audición y su registro e interpretación no requiere mucho tiempo ni un equipo muy costoso, son de fácil implementación lo que la hace útil en el programa de tamizaje universal.
Las células ciliadas externas del oído interno tienen la característica de contraerse por la presencia de actina generando energía mecánica que se transmite en forma de sonido hacia el conducto auditivo externo donde es registrado por un micrófono. También tiene como característica transformar el sonido que reciben del exterior en impulsos eléctricos, los cuales serán trasmitidos al cerebro a través del nervio Auditivo.
Las EOA reflejan el buen funcionamiento periférico de la vía auditiva ya que son el resultado de la actividad fisiológica de las células ciliadas externas, por lo que su presencia se relaciona con un buen funcionamiento de los mecanismos cocleares activos. Las EOA no determinan el umbral auditivo ni el grado de hipoacusia que presente la persona examinada. Están presentes en el 96-100% de las personas con audición normal, y desaparecen en pérdidas auditivas mayores a 35db; pero pueden estar ausentes cuando hay tapón de cerumen, líquido en el conducto auditivo externo o líquido en oído medio. Tienen una sensibilidad de 50% y una especificidad del 84% (Ordóñez et al., 2018)
Las EOA son rápidas de realizar y entregan una medición específica, pero se ven alteradas por la presencia de ruido ambiental, por patologías a nivel del oído medio y no evalúan la fisiología de la vía auditiva retrococlear (Nazar, Goycoolea, Godoy, Ried, & Sierra, 2009a).
- Respuesta Auditiva de Tallo Encefálico Automatizada (RATEA)
También conocida como B.E.R.A. (Brainstem Evoked Responses Audiometry), es la prueba objetiva más utilizada en la actualidad; se puede aplicar a niños o niñas de edades muy tempranas. Es una poderosa herramienta para valoración objetiva de la audición. Permite determinar presencia o ausencia de hipoacusia evaluando la actividad periférica de la vía auditiva, ubicando el sitio de la lesión para realizar diagnóstico diferencial. Se obtiene a partir de electrodos de superficie que registran la actividad neuronal generada en la cóclea, nervio auditivo, y tronco cerebral en respuesta a los estímulos acústicos tipo click entregados a través de un auricular por conducción aérea, que produce información en las frecuencias de 2000–4000Hz. Aparecen a los 10 milisegundos una serie de ondas (cinco), como respuesta neurológica a la señal auditiva, que coinciden con el paso por los diferentes núcleos nerviosos, donde se encuentran las sinapsis.
Los parámetros más importantes para valorar son las latencias de las ondas I, III y V, especialmente la V, dado que su desaparición nos permite reconocer el umbral de audición del sujeto explorado. Los BERA tienen una sensibilidad del 100% y una especificidad del 98%. (Ordóñez et al., 2018).
Por ser una versión automatizada puede realizarse en ambientes ruidosos, tiene una muy alta especificidad, no se afecta por la presencia de líquido en el oído medio y permite identificar patología retrococlear (p ej: neuropatía auditiva) (Nazar, Goycoolea, Godoy, Ried, & Sierra, 2009b).
El tamizaje auditivo según el Comité Conjunto de Audición Infantil (JCIH), podrá ser realizado por equipos multidisciplinarios de profesionales, incluidos profesionales en fonoaudiología, profesionales de medicina y profesionales en enfermería y en las instituciones donde se tenga disponibilidad de profesionales en audiología.
Procedimientos a seguir según los resultados del tamizaje
Según el Comité Conjunto de Audición Infantil (JCIH), la audición de todos los neonatos se debe evaluar a más tardar al mes de edad, en caso de alguna alteración en las pruebas iniciales realizar el retamizaje máximo al mes de edad y aquellos que no pasan la evaluación deben tener una evaluación audiológica integral a más tardar a los 3 meses de edad. Los bebés con pérdida auditiva confirmada deben recibir la intervención adecuada a más tardar a los 6 meses de edad por parte de profesionales de la salud y con experiencia en pérdida auditiva y sordera en la educación en primera infancia. (Busa et al., 2007)
Por lo anterior, para Colombia a partir de la Ruta Integral de Atención Materno Perinatal (RIAMP), se definió en los neonatos que: “dadas las limitaciones del uso exclusivo de EOA en la evaluación de la vía auditiva a nivel retrococlear, se debe preferir el uso de RATEA de rutina en todos los niños. En el caso de los recién nacidos y niños con alto riesgo de pérdida auditiva deben utilizarse de forma combinada las EOA y la RATEA. Estas pruebas deben realizarse idealmente antes del mes de vida. En caso en que no se logre garantizar su realización integral en el primer mes de vida, debe garantizarse en el marco de las atenciones de la Ruta para la Promoción y el Mantenimiento de la Salud para la primera infancia. Debe registrarse siempre en la historia clínica neonatal su realización y su resultado. Su implementación atenderá los criterios de progresividad y adaptabilidad que se requieran a nivel territorial para garantizar su realización” (Ministerio de Salud y Protección Social, 2018).
El Comité Conjunto de Audición Infantil (JCIH); definió que el tamizaje puede ser realizado por equipos multidisciplinarios de profesionales, incluidos profesionales en medicina, profesionales en enfermería y en las instituciones donde se tenga disponibilidad de profesionales en fonoaudiología. Todos los miembros del equipo trabajan juntos para garantizar que el programa de tamizaje sea exitoso (Busa et al., 2007). En la figura 1, se muestra el esquema de atenciones en el marco del tamizaje auditivo.
Figura 2. Esquema de atenciones para tamizaje auditivo
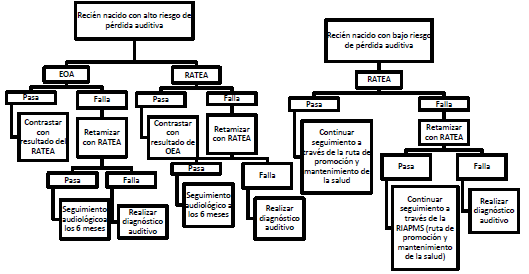
Para el caso de los recién nacidos en los que se requiere realizar diagnóstico auditivo se realizará valoración audiológica, pruebas diagnósticas que permitan brindar resultados cuantitativos que lleven al diagnóstico audiológico, en niños de 0 a 6 meses se usará la audiometría por observación del comportamiento y en niños entre los 5 meses a 2 años, audiometría con refuerzo visual. Es importante resaltar que, para establecer el diagnóstico definitivo, se requiere del análisis de un conjunto de pruebas audiológicas objetivas especializadas para determinar el estado o lesiones de oído, disfunción vestibular, alteraciones de la audición y trastorno de la comunicación y determinar la conducta a seguir en el tratamiento otológico o audiológico y tomar decisiones de intervención con ayudas técnicas auditivas implantables; las cuales se deben garantizar en el continuo de la atención para reducir el riesgo de discapacidad.
4.3. Tamizaje neonatal visual
Corresponde a la detección de recién nacidos con alteraciones oculares o visuales al examen físico, con compromiso de la capacidad visual en diferentes espectros, que van desde afectaciones leves hasta severas ocasionando ceguera total, lo cual amenaza el desarrollo integral del niño o la niña en el curso de la vida o incluso causar la muerte (como en el caso del retinoblastoma).
En la Resolución número 3280 se mencionaba de forma muy general las técnicas que se debían realizar como parte de la atención del recién nacido en las primeras 24 a 48 horas de vida frente al tamizaje visual, adicional a los anterior y de acuerdo a la Guía de Práctica Clínica para la detección temprana, el diagnóstico, el tratamiento y el seguimiento de los defectos refractivos en menores de 18 años, se describen cada una de estas técnicas con las respuestas normales y anormales para tener en cuenta por medio del examen físico y además se menciona que al encontrar alguna alteración el médico, pediatra o neonatólogo deberá remitir de manera inmediata al especialista por oftalmología u oftalmología pediátrica.
Objetivos
1. Identificar niños y niñas recién nacidos con alteraciones oculares por medio del examen físico.
2. Definir las condiciones en las que se requiere remitir de manera inmediata a la valoración por oftalmología.
3. Identificar niños y niñas recién nacidos con condiciones de riesgo que requieren un seguimiento particular ante la posibilidad de padecer de alteraciones visuales /oculares, por la naturaleza de sus características de riesgo.
4. Establecer los aspectos mínimos de oportunidad y características del diagnóstico de alteraciones visuales, del inicio del tratamiento en el marco del plan de cuidado.
Definiciones
- Caso probable: recién nacido con alteración visual/ocular identificada con los métodos de tamización (prueba del reflejo rojo, inspección externa y examen pupilar) a través de los hallazgos clínicos del examen físico.
- Caso con tamizaje negativo sin antecedente de riesgo: recién nacido en el cual no se evidencian alteraciones oculares en el tamizaje sin antecedentes de riesgo.
- Caso con tamizaje negativo, pero con antecedente de riesgo: recién nacido en el cual no se evidencian alteraciones oculares en el tamizaje pero que por antecedentes de riesgo requiere de seguimiento especial.
- Caso confirmado: caso sospechoso en el cual se confirma por oftalmología la alteración visual/ocular.
- Caso con valoración negativa: recién nacido en el cual se descarta por oftalmología la alteración visual/ocular.
- Niño o niña con seguimiento en el marco de la RPMS: niño o niña con diagnóstico confirmado de alteración visual congénita quien tiene seguimiento en la consulta de valoración integral en salud por profesional de pediatría o medicina con apoyo de pediatría con abordaje de su condición de mayor riesgo según lo señalado en la RPMS.
- Niño o niña sin seguimiento en el marco de la RPMS: niño o niña con diagnóstico confirmado de alteración visual congénita quien no tiene seguimiento en la consulta de valoración integral en salud por profesional de pediatría o medicina con apoyo de pediatría con abordaje de su condición de mayor riesgo según lo señalado en la RPMS.
Tecnologías de tamizaje
La Guía de Práctica Clínica para la detección temprana, el diagnóstico, el tratamiento y el seguimiento de los defectos refractivos en menores de 18 años, indica que la búsqueda activa de alteraciones visuales en la población pediátrica sana se debe iniciar con una evaluación en el periodo neonatal y continuar durante cada visita de crecimiento y desarrollo. Teniendo en cuenta, que existen una serie de pruebas que se utilizan para identificar los defectos visuales en niños y niñas y su elección dependerá principalmente de la edad del niño o niña (Sánchez Vanegas et al., 2017)
De acuerdo con la misma guía, el tamizaje visual al momento del nacimiento sea realizado e interpretado por un profesional en neonatología, pediatría o en medicina general entrenado en las estrategias de detección de alteración visual, se establecen los siguientes aspectos que deben ser valorados para el tamizaje en neonatos:
1. Prueba del reflejo rojo
Para realizar la prueba del reflejo rojo adecuadamente, el examinador sostiene un oftalmoscopio directo cerca de su ojo con la potencia de la lente del oftalmoscopio en “0”. En una habitación oscura, la luz del oftalmoscopio debe dirigirse hacia ambos ojos del niño simultáneamente desde una distancia de aproximadamente 18 a 30 pulgadas (45 a 75 centímetros). La potencia del lente del oftalmoscopio debe ser ajustado para garantizar la precisión del enfoque del examinador.
Se debe observar un reflejo rojo simétrico de ambos ojos para que pueda ser considerado normal. El reflejo rojo varía según la pigmentación de la retina y, por lo tanto, varía según raza / etnia. Opacidades en el reflejo rojo, un reflejo notablemente disminuido, la presencia de un reflejo blanco o amarillo, o asimetría de los reflejos (reflejo de Brückner) son todas indicaciones para derivación a un oftalmólogo con experiencia en el examen de niños. La excepción a esta regla es una opacidad transitoria de una película opaca en la película lagrimal que es móvil y desaparece por completo con el parpadeo, (Wallace et al., 2018).
Normal: El niño o la niña mira la luz. En ambos ojos el reflejo es igual.

Posibles diferencias en defectos refractivos: un reflejo rojo es más brillante que el otro.

Cuerpo extraño / abrasión (cornea izquierda): el reflejo rojo de la pupila retroiluminará defectos corneales o cuerpos extraños. El movimiento de la cabeza del examinador en una dirección parecerá mover la opacidad corneal en la dirección opuesta.
Estrabismo: el reflejo de luz corneal se desplaza temporalmente en el ojo derecho desviado, lo que indica endotropia.

2. Inspección externa
La inspección externa involucra la evaluación de los párpados, pestañas, el sistema lagrimal y la órbita. Debe ser evaluada en la anatomía de la cara (incluidos los párpados, la distancia interocular y la presencia o ausencia de pliegues de epicanto[18]), los bordes de la órbita y la presencia de anomalías oculofaciales deben ser evaluados.
También debe tenerse en cuenta la posición de la cabeza y la cara (incluyendo la inclinación, posiciones compensatorias, o la postura de la cabeza hacia arriba o hacia abajo). Características distintivas inusuales de la familia pueden sugerir la presencia de una anomalía congénita y merecen una evaluación de otras anormalidades físicas en el niño (p. Ej., Orejas, manos).
Niños o niñas que tienen pliegues epicantales prominentes y/o un puente nasal plano y ancho y una alineación binocular normal a menudo tienen la ilusión de una endotropia[19] (pseudoendotropía)(Wallace et al., 2018).
3. Examen pupilar
Se debe evaluar el tamaño, la forma, la simetría y la respuesta a la luz de las pupilas. Para establecer diferencias en el tamaño de la pupila estas deben observarse con poca luz. Una diferencia de más de un milímetro puede ser clínicamente significativa. La reactividad pupilar se observa al iluminar con la luz directamente cada ojo. La prueba de luz con intercambios entre luz y penumbra se utiliza para evaluar la presencia de un defecto pupilar aferente.
En una habitación oscura se ubica la luz de la linterna en el ojo derecho durante menos de 5 segundos, con el niño o niña fijando en un lugar distante, la pupila, debe contraerse. A continuación, la luz se lleva rápidamente por el puente nasal hacia el ojo izquierdo y la respuesta pupilar se observa sobre el ojo derecho. La linterna se balancea hacia atrás y adelante varias veces.
Una respuesta normal es la constricción pupilar. La respuesta anormal es la dilatación pupilar cuando la luz brilla en el ojo lo que es indicativo de un defecto pupilar aferente. Un defecto pupilar aferente suele ser un signo de un problema unilateral con el nervio óptico o de otras áreas en la vía visual anterior. La evaluación pupilar en neonatos puede ser un desafío debido a los frecuentes cambios en el paciente fijación y enfoque (Wallace et al., 2018)
4. Reflejo luminoso corneal
Esta prueba compara la posición del reflejo de la luz sobre la córnea en los dos ojos. El examinador debe alinearse al niño o niña y fijar la luz de la linterna desde una distancia de 12 pulgadas (30 centímetros). Se deben observar las posiciones de los dos reflejos corneales. Con la reflexión normal de la luz corneal, los reflejos simétricos son centrados o ligeramente desplazados nasalmente.
Si los ojos están desalineados, los reflejos serán simétricos. Si hay endotropia, un reflejo se desplazará temporalmente. Si la exotropia está presente, un reflejo será desplazado nasal. Si hay una desalineación vertical, un reflejo se desplazará hacia arriba o hacia abajo (Wallace et al., 2018).
Procedimientos a seguir según los resultados del tamizaje
Los métodos incluidos en la tabla 7, son los que se consideraron en la guía de práctica clínica en Colombia, pueden ser practicados en neonatos por los profesionales de la salud.
Tabla 7. Métodos de tamización en neonatos
| Método | Signos indicadores de remisión |
| Prueba del reflejo rojo | Ausente, blanco, opaco o asimétrico |
| Inspección externa | Anormalidad estructural, por ejemplo: ptosis. |
| Examen pupilar | Forma irregular, tamaño desigual, pobre o inadecuada reacción a la luz |
| Reflejo luminoso corneal | Asimétrico o desplazado |
Adoptada de la Guía AAO Pediatric Ophthalmology/Strabismus Panel. PPP. Pediatric eye evaluations. San Francisco CA. AAO. 2012 y ajustada al contexto local por el Grupo Desarrollador de la Guía de Práctica Clínica para la detección temprana, el diagnóstico, el tratamiento y el seguimiento de los defectos refractivos en menores de 18 años.
- Ante cualquiera de los signos indicadores de remisión se considera como un hallazgo positivo al examen físico y debe ser remitido de manera inmediata a valoración por oftalmología o por oftalmología pediátrica según la disponibilidad.
- Los recién nacidos prematuros por el riesgo de ROP serán diagnosticados y tratados de acuerdo con los lineamientos vigentes del programa canguro.
- Para el caso de diagnóstico de lesiones obstructivas del eje visual, el inicio del tratamiento no deberá superar los 45 días.
- Se debe realizar la búsqueda directa de antecedentes familiares de retinoblastoma, considerando el alto porcentaje asociado a componente hereditario.
- Para las patologías infecciosas, ROP y retinoblastoma el inicio del tratamiento debe ser inmediato.
- En ningún caso el inicio del tratamiento superará los 3 meses del nacimiento del niño o niña.
En la figura 2 se condensan las atenciones y conductas en el marco del tamizaje visual. Además de esto, se han documentado factores de riesgo que ameritan un seguimiento especial por pediatría (todos ellos considerados niños o niñas con mayor riesgo[20]) con remisión durante el primer mes a oftalmología, aun cuando el resultado del tamizaje sea negativo[21].
- Síndrome dismórfico / genético o sospecha - Anomalía craneofacial
Las alteraciones funcionales y estructurales de la vía visual aparecen desde el desarrollo embrionario y fetal, evidenciándose así desde el nacimiento, por lo que para el clínico esto representa un reto para realizar el diagnóstico preciso y así otorgar un asesoramiento adecuado, situación que se complica cuando se presentan anomalías múltiples o también los llamados síndromes polimalformativos.
Los defectos de la visión que suelen originar estas anomalías pueden producir ceguera total o parcial. Según su patogenia, las anomalías oculares pueden ser resultado de una anomalía anatómica o de un defecto bioquímico. Las alteraciones de la visión pueden ser de origen prenatal y presentarse en el periodo neonatal, además de producirse mediante una pérdida progresiva de la visión o ser tardías (Reyes-Morales & Salgado-Valladares, 2013).
- Hijo o hija de madre con infección gestacional o perinatal con alto riesgo de malformaciones, problemas del desarrollo o necesidad de atención especial en salud en el niño (Por ejemplo, exposición a Sífilis, Toxoplasmosis, Rubéola, Citomegalovirus, Herpes virus, VIH, Zika virus):
En el recién nacido existen características clínicas que sugieren TORCH o infección congénita tales como retardo del crecimiento intrauterino, rash, petequias, púrpura, ictericia, hepatomegalia, esplenomegalia, linfadenopatía, hidrocefalia, calcificaciones intracraneales, sordera, anormalidades cardíacas, neumonía y anormalidades esqueléticas. Oculares como coriorretinitis (Toxoplasma, rubeola, citomegalovirus, herpes simple, sífilis); cataratas (rubeola, citomegalovirus); glaucoma (rubeola); microftalmia (toxoplasma, rubeola, citomegalovirus); conjuntivitis (herpes simple) y miopía (rubeola congénita). (Ambou Frutos et al., 2018).
En 2015, el mundo se vio afectado por un brote de infección por virus del Zika (ZIKV, por sus siglas en inglés), que comenzó en las islas del Pacífico sur y se propagó a Brasil y otros países de las zonas tropicales de América Latina. Aunque el comportamiento clínico de la enfermedad es el de un síndrome febril agudo, la mayor preocupación fue la confirmación de su efecto neurotrópico y la relación causal directa con microcefalia en RN de las zonas con una mayor incidencia por el brote en Brasil (Mendivelso Duarte, Robayo García, Rodríguez Bedoya, & Suárez Rangel, 2019).
En Colombia, según la información reportada al Sistema de Vigilancia en Salud Pública (Sivigila), se evidencia la relación positiva entre infección por ZIKV en gestantes y aparición de microcefalia durante el brote hasta cuarenta semanas posteriores al pico de notificación por ZIKV (Mendivelso Duarte et al., 2019). Por el riesgo de la detección de patologías infecciosas de manera tardía, a todo recién nacido sin control prenatal o con menos de 4 controles prenatales se le debe garantizar el tamizaje por oftalmología y la realización de las pruebas de detección de acuerdo con los protocolos establecidos para cada patología.
- Síndrome de Down:
Según el estudio de Zarante et al., en la evaluación y pronóstico de 52.744 nacimientos en tres ciudades colombianas, el síndrome de Down ocupó el cuarto lugar en frecuencia con una tasa de 17,8 por 10.000 nacimientos en las ciudades estudiadas (Zarante, Franco, López, & Fernández, 2010). Las alteraciones visuales y oculares en los pacientes con síndrome de Down son las mismas que aquejan a la población infantil en general, pero en estos pacientes ocurren con mayor frecuencia y en un grado más marcado (Molina M., Páez, & Cordovez Wandurraga, 2008).
Las anomalías oculares y visuales más frecuentes en pacientes con síndrome de Down son: defectos refractivos, de los cuales la hipermetropía es el más frecuente, seguido de la miopía y el astigmatismo; trastornos de acomodación, ambliopía, estrabismo; nistagmos, cataratas, obstrucción del conducto naso-lagrimal, blefaritis, conjuntivitis, queratocono, entre otros. (Molina M. et al., 2008)
- Antecedente familiar hasta tercer grado de consanguinidad de enfermedades visuales / oculares genéticas o congénitas: retinoblastoma, glaucoma congénito, catarata o ceguera congénitas.
El retinoblastoma es la primera enfermedad para la cual se ha descrito una etiología genética. En aproximadamente el 55% de los casos se ha determinado su origen hereditario en su mayoría generando la formal bilateral de retinoblastoma, así como el 15% de las formas unilaterales. (Gamm, Kulkarni, & Albert, 2007).
En glaucoma congénito la mayoría de los casos son esporádicos, es decir sin agregación familiar; cuando se hereda se transmite como un rasgo autosómico recesivo, el cual es más común en ciertas poblaciones consanguíneas (Cortés-González & Villanueva-Mendoza, 2015). Sin embargo, el antecedente es relevante para la valoración oftalmológica antes del primer mes. Aunque tradicionalmente se ha descrito que aproximadamente un tercio de las cataratas infantiles se heredan, un tercio está asociado con otras enfermedades o síndromes, y el tercio restante es idiopático. La clasificación etiológica de la catarata infantil no es tan simple y directa. Diferentes estudios dan resultados variables. Las causas importantes de catarata infantil en niños más pequeños incluyen aberraciones genéticas, trastornos metabólicos, prematuridad, e infecciones intrauterinas. (Khokhar et al., 2017).
En todas las regiones del mundo la catarata, algunas enfermedades de la retina (principalmente distrofias retinianas hereditarias) y las anomalías congénitas que afectan el ojo son causas importantes de ceguera, siendo la etiología genética una causa importante en todo el mundo. (Gilbert & Foster, 2001). Por eso, se debe indagar siempre por antecedentes familiares de ceguera congénita y deben ser valorados por oftalmología durante el primer mes de vida.
Figura 3. Resultados del tamizaje visual en el neonato.
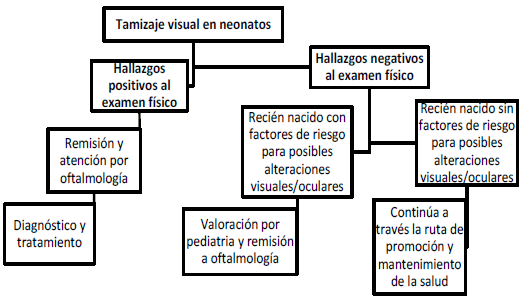
Para los recién nacidos con alguna alteración evidente detectada en el tamizaje visual neonatal, deberán ser valorados en una consulta de primera vez por oftalmología o por interconsulta por especialista en oftalmología pediátrica, garantizando así su diagnóstico y remisión según la condición; lo anterior, con la finalidad de reducir el riesgo de discapacidad.
4.4. Tamizaje de cardiopatía congénita
Corresponde a la detección de cardiopatía congénita compleja por medio de la saturación de oxígeno (pulsooximetría) pre y posductal. Las cardiopatías congénitas son las malformaciones (anomalías o defectos) congénitas más frecuentes y las que causan mayor mortalidad por este motivo, en niños menores de cinco años en Colombia. Se estima que 8 de cada 1000 recién nacidos nace con una cardiopatía congénita y que 2- 3 de cada 1000 nacidos vivos tiene una cardiopatía congénita compleja (Circulation, 2014). Sin embargo, se considera que la verdadera incidencia puede llegar a ser más alta teniendo en cuenta que muchos óbitos fetales se pueden producir asociados a cardiopatías incompatibles con la vida (García & Peddi, 2018).
Se define como cardiopatía congénita toda anomalía estructural del corazón, o de los grandes vasos intratorácicos, que real o potencialmente tiene significado funcional y que se origina durante el desarrollo embrionario cardiovascular, está presente al nacimiento y puede ser incluso diagnosticada en el período prenatal. Sin embargo, al hablar de cardiopatías congénitas complejas, el tamizaje neonatal se ha orientado a la identificación de las siguientes patologías: Síndrome de ventrículo izquierdo hipoplásico, Atresia pulmonar, Tetralogía de Fallot, Drenaje venoso pulmonar anómalo total, Transposición de grandes arterias, Atresia tricúspidea y Tronco arterioso (Circulation, 2018).
Frente a los defectos congénitos, uno de los mayores adelantos científicos ha sido el diagnóstico antenatal, lo que permite anticipar el plan de atención del recién nacido y organizar el lugar del parto con un nivel adecuado de atención y equipos multidisciplinarios, así como brindar información y acompañar a las familias. En el caso de las cardiopatías congénitas, la situación no es diferente.
En general, el 80% de las cardiopatías congénitas se detectan por ultrasonido prenatal, o son evidentes clínicamente al nacimiento. Del 20% que habitualmente no se detectan, la oximetría de pulso puede identificar un 15%, quedando tan solo un 5% aproximado sin pauta de detección temprana (Cullen & Guzmán, 2013).
El tamizaje de cardiopatía congénita compleja fue uno de los procedimientos incluidos en la atención para el cuidado del recién nacido de los Lineamientos Técnicos y Operativos de la RIAMP de la Resolución número 3280 de 2018, por lo que, si bien no fue descrita de forma explícita en la Ley 1980 de 2019, por el antecedente normativo pero sobre todo por la carga de morbimortalidad que representa, se incluye dentro del Programa de Tamizaje Neonatal.
En la referida Resolución número 3280 de 2018 se mencionaba de forma muy general la realización de este examen, sin embargo como patología parte del programa de Tamizaje Neonatal fue necesario ajustar la información para dar cuenta de la técnica correcta a utilizar, el perfil del profesional que se encargará de hacer el tamizaje y el perfil encargado de la interpretación del mismo, al igual que se incluyen los flujogramas que permiten seguir el paso a paso del tamizaje de acuerdo a la altura geográfica en que se encuentre el paciente y así mismo se menciona la tecnología confirmatoria requerida y la valoración por el especialista para definir tratamiento.
Es fundamental tener en cuenta que el tamizaje neonatal de cardiopatía congénita compleja debe ser evaluado de forma articulada con la información que pueda obtenerse de la atención para el cuidado prenatal de la madre gestante, especialmente en relación con la identificación de aneuploidías y la realización de las ecografías prenatales, teniendo en cuenta que la evaluación antenatal no es suficiente para la identificación temprana de cardiopatías congénitas.
En el contexto del programa de tamizaje neonatal, todo niño o niña con un tamizaje positivo debe ser atendido integralmente con un criterio de URGENCIA VITAL, puesto que la cardiopatía congénita compleja tiene una alta probabilidad de mortalidad en el período neonatal.
Objetivos de la línea de tamizaje de cardiopatía congénita compleja
- Identificar niños y niñas recién nacidos vivos con sospecha de cardiopatía congénita compleja por medio de la evaluación de la pulsooximetría pre y postductal, que no hayan tenido diagnóstico prenatal.
- Describir el procedimiento del tamizaje de cardiopatía congénita compleja y definir las pautas de actuación ante el tamizaje positivo.
- Establecer los elementos mínimos de oportunidad e interrelación del tamizaje de cardiopatía congénita compleja, con su evaluación diagnóstica e inicio de tratamiento en el marco del plan de cuidado.
Definiciones de la línea de tamizaje de cardiopatía congénita compleja
En el contexto del programa de tamizaje neonatal, frente a la cardiopatía congénita compleja se precisan las siguientes definiciones:
- Pulsooximetría: es una técnica no invasiva, que mide la saturación de oxígeno en la hemoglobina de los eritrocitos.
- Pulsooximetría preductal: registro de la pulsooximetría realizada en la mano derecha del recién nacido con el transductor adecuado (para población neonatal).
- Pulsooximetría postductal: registro de la pulsooximetría realizada en el pie derecho o el pie izquierdo del recién nacido con el transductor adecuado (para población neonatal).
- Niño o niña perdido del programa de tamizaje neonatal: recién nacido vivo en quien no se realiza el tamizaje neonatal o en quien no se realizan las pruebas de confirmación diagnóstica a pesar de haber tenido un tamizaje positivo. Debe tenerse en cuenta en qué punto se pierden los niños o las niñas con el objeto de tomar las medidas necesarias para evitar esta situación.
- Niño o niña excluido del programa de tamizaje neonatal: recién nacido vivo a quien se realizó el tamizaje pero que fallece antes del diagnóstico habiendo tenido un tamizaje positivo. Se incluyen también los niños y las niñas con diagnóstico prenatal de cardiopatía.
Respecto al resultado obtenido, el tamizaje puede definirse como:
- Tamizaje positivo: recién nacido con pulsooximetría a las 24 horas del nacimiento por debajo del punto de corte o con una diferencia mayor a 3% entre la pulsooximetría pre y post ductal, según el procedimiento de tamizaje.
- Tamizaje negativo: recién nacido con pulsooximetría a las 24 horas del nacimiento por encima del punto de corte y con una diferencia menor a 3% entre la pulsooximetría pre y post ductal según el procedimiento de tamizaje.
Respecto al diagnóstico de cardiopatía congénita compleja dentro del Programa de Tamizaje Neonatal, se tendrán en cuenta las siguientes definiciones:
- Diagnóstico confirmado de cardiopatía congénita: recién nacido con tamizaje de cardiopatía congénita positivo a quien se le realiza diagnóstico de cualquier cardiopatía congénita.
- Diagnóstico descartado de cardiopatía congénita: recién nacido con tamizaje positivo para cardiopatía congénita en quien no se identifican alteraciones cardiovasculares estructurales durante la evaluación diagnóstica.
En relación con el tratamiento dentro del Programa de Tamizaje Neonatal, se especifican las siguientes definiciones:
- Niño o niña con tratamiento: niño o niña con diagnóstico confirmado de cardiopatía congénita quien se encuentra en tratamiento médico o ha recibido tratamiento quirúrgico o intervencionista, se encuentra en programación de cirugía u otra intervención, o está en manejo expectante por indicación médica.
- Niño o niña sin tratamiento: Niño o niña con diagnóstico confirmado de cardiopatía congénita quien se encuentra sin tratamiento ni seguimiento por cardiología pediátrica a pesar de estar indicado por causa de su diagnóstico.
- Niño o niña sin información de tratamiento: Niño o niña con diagnóstico confirmado de cardiopatía congénita en quien no se cuenta con información sobre tratamiento médico, quirúrgico o intervencionista por causa de su patología.
- Niño o niña con seguimiento en el marco de la RPMS: niño o niña con diagnóstico confirmado de cardiopatía congénita compleja quien tiene seguimiento en la consulta de valoración integral en salud por profesional de pediatría o medicina con apoyo de pediatría con abordaje de su condición de mayor riesgo según lo señalado en la RPMS.
- Niño o niña sin seguimiento en el marco de la RPMS: niño o niña con diagnóstico confirmado de cardiopatía congénita compleja quien no tiene seguimiento en la consulta de valoración integral en salud por profesional de pediatría o medicina con apoyo de pediatría con abordaje de su condición de mayor riesgo según lo señalado en la RPMS
Estas definiciones serán empleadas en la formulación, la evaluación y el seguimiento del programa de tamizaje neonatal, en la línea específica de cardiopatía congénita, pero que no generan conflicto frente a las definiciones que puedan tenerse en el Sivigila, puesto que este es solo un elemento del funcionamiento del programa de tamizaje neonatal y no lo abarca completa ni integralmente.
NOTA: debe considerarse que un niño o una niña puede tener cardiopatía congénita y manifestarla posterior a haber tenido un tamizaje negativo, lo que debe comunicarse también a las familias. De otro lado, todos los casos de cardiopatía congénita deben reportarse al Sivigila, incluso aquellos que tienen diagnóstico prenatal y que por este motivo fueron excluidos del programa de tamizaje neonatal.
Procedimiento de tamizaje de cardiopatía congénita compleja.
El tamizaje de cardiopatía congénita compleja se realiza a través de la medición de la saturación de oxígeno en la hemoglobina de los eritrocitos por medio de la pulsooximetría. Esta pulsooximetría debe hacerse en la palma de la mano derecha (preductal) y en la región distal de cualquiera de los pies, (posductal) a todo recién nacido a término, aparentemente sano. Puede hacerse en serie (uno seguido del otro, es decir, de forma secuencial) o en paralelo (pre y postductal simultáneamente), hasta obtener una lectura confiable (se alcanza cuando hay regularidad y/o estabilidad de la onda registrada en el pulsooxímetro o si existe alguna indicación de que el dispositivo está monitoreando adecuadamente la frecuencia cardiaca del recién nacido) (AAP, 2011).
Este tamizaje podrá ser realizado por profesionales en enfermería, profesionales en medicina general, especialistas en pediatría o en neonatología y debe hacerse entre las 24 y las 48 horas del nacimiento o lo más cercano a esta ventana de tiempo antes del egreso hospitalario del recién nacido, en el caso en el que sea dado de alta antes del tiempo establecido en la Resolución 3280 de 2018 o la norma que la sustituya o la modifique. A este respecto, la IPS que atiende al recién nacido debe garantizar la estancia hospitalaria de mínimo 24 horas para todos los recién nacidos a término, sin riesgos ni complicaciones. Igualmente, la IPS debe garantizar el desarrollo de capacidades de los profesionales encargados de realizar el tamizaje neonatal de cardiopatía congénita. El líder o referente de tamizaje neonatal de la IPS debe verificar regularmente la forma como los profesionales practican el tamizaje de cardiopatía congénita compleja y debe adoptar las medidas a las que haya lugar para garantizar su adecuada realización. Debe quedar por escrito esta verificación, la formulación del plan de mejora necesario y su implementación.
El tamizaje se hace mediante un proceso que puede ser de un solo paso, o repetido en hasta tres pasos, según los hallazgos que se vayan presentando. Se recomienda realizar el tamizaje durante el estado de alerta del niño o niña para reducir la posibilidad de que se presente una hipoxemia relacionada con hipoventilación durante el sueño profundo. Sin embargo, no existe un criterio de incondicionalidad respecto al estado de sueño-vigilia del recién nacido para realizar el tamizaje. De otro lado, el recién nacido debe estar respirando el aire ambiente (no tener oxígeno suplementario), estar tranquilo y en un ambiente térmicamente adecuado.
Existen estudios que demuestran que pueden presentarse diferencias significativas de forma normal en la pulsooximetría según la altitud en la que viven los recién nacidos, pero también dependiendo de la edad de los niños en el momento del registro de la oximetría y del tipo de pulsooxímetro que se utilice para la medición. Esto quiere decir que la práctica (y también el programa) de tamizaje neonatal de cardiopatía congénita compleja de un país debe considerar variables y características propias de la población, de la altitud en la que nacen los niños y de las prácticas de atención de los recién nacidos, lo que podrá verse reflejado en tasas de falsos positivos en mayor o menor grado, que pueden tener como consecuencias la ansiedad parental ante la posibilidad de que sus hijos tengan una cardiopatía congénita (con la posible afectación secundaria del vínculo, el relacionamiento de los padres con sus hijos y las prácticas de cuidado de los niños) y el mayor costo del programa de tamizaje neonatal (Diferencias de pulsooximetría por altitud, 2008; 2013).
Adicionalmente, debe tenerse en cuenta que el Programa de Tamizaje Neonatal de Colombia frente a la línea de cardiopatía congénita compleja, incluye elementos adicionales de valoración del recién nacido complementarios a la toma de la pulsooximetría, lo que representa una medida complementaria para detectar niños con posible cardiopatía congénita que hayan sido posibles falsos negativos en el tamizaje. De esta forma, a partir del protocolo implementado por la Academia Americana de Pediatría, el Colegio Americano del Corazón y la Asociación Americana del Corazón para el tamizaje de cardiopatía congénita compleja, en el contexto del Programa de Tamizaje Neonatal de Colombia, se considera ajustar los puntos de corte y adaptar el protocolo de tamizaje según la altitud y previendo también los distintos resultados que pueden presentarse como consecuencia de la progresiva adherencia a la indicación de estancia hospitalaria de mínimo 24 horas para los recién nacidos sanos, a término.
Sin embargo, se aclara que esta adaptación del protocolo y de los puntos de corte del programa de tamizaje neonatal de cardiopatía congénita compleja de Colombia podrá ser revisada y ajustada posteriormente a partir del análisis que se haga del funcionamiento del programa y considerando las generalidades y las particularidades de la prestación de los servicios de salud en el país. Teniendo en cuenta lo anteriormente mencionado, el tamizaje neonatal de cardiopatía congénita para recién nacidos de lugares con una altitud menor a 1.500 m.s.n.m, se debe realizar según lo descrito en la figura 3. Así mismo, el tamizaje neonatal de cardiopatía congénita para recién nacidos de lugares con una altitud mayor o igual a 1.500 m.s.n.m., se deberá hacer según lo definido en la figura 4.
Figura 4. Esquema tamizaje neonatal de cardiopatía congénita en recién nacidos en lugares con altitud menor a 1.500 m.s.n.m. (MSPS. Adaptado de AAP, 2011)
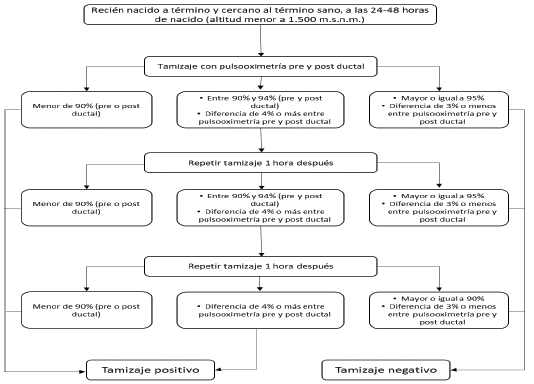
Figura 5. Flujograma de tamizaje neonatal de cardiopatía congénita en recién nacidos en lugares con altitud mayor o igual a 1.500 m.s.n.m. (MSPS. Adaptado de AAP, 2011)
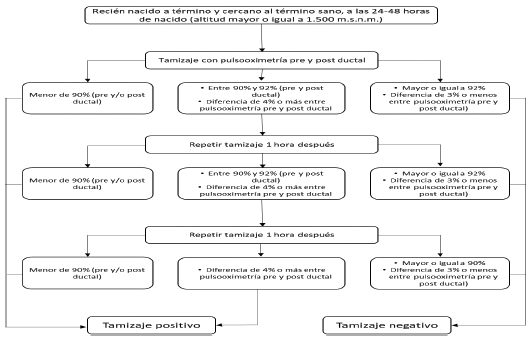
Interpretación del tamizaje de cardiopatía congénita
El tamizaje neonatal de cardiopatía congénita (como práctica de tamizaje dirigida a identificar grupos de niños con riesgo de presentar una cardiopatía congénita) se realizará al universo de recién nacidos a término y cercanos al término (con prematuridad leve de 35 semanas o más), y que se encuentren aparentemente sanos. Se excluyen del tamizaje los recién nacidos prematuros puesto que ellos ya se consideran población de riesgo y requieren una atención integral que implica monitorización invasiva o no invasiva (según el estado clínico del paciente) y a que pueden presentar hipoxemia por inmadurez orgánica relacionada con la prematuridad, lo cual va a producir inmediatamente un resultado positivo del tamizaje.
El tamizaje de cardiopatía congénita será interpretado por un profesional en neonatología, profesional en pediatría o profesional en medicina general entrenado en la interpretación de los resultados del tamizaje de cardiopatía del o la recién nacido (a).
Así mismo, se excluyen los recién nacidos enfermos, puesto que la hipoxemia es un indicador frecuente de enfermedad en los neonatos, que inmediatamente va a resultar en un tamizaje positivo, pero que además por causa de su enfermedad en particular, van a recibir distintas medidas de atención integral en salud en la fase aguda y en su seguimiento. No obstante, debe tenerse en cuenta que la cardiopatía congénita compleja puede llevar a deterioro clínico del neonato en las primeras 24 horas de vida, antes de la realización del tamizaje neonatal, por lo que la historia clínica y el examen físico son indispensables en la posible detección de una patología de este tipo como responsable del deterioro. En todo caso, el resultado final del procedimiento de tamizaje neonatal de cardiopatía congénita compleja podrá ser solamente positivo o negativo.
El resultado del tamizaje será positivo cuando: 1) El niño o la niña presente una saturación menor a 90% en cualquier momento del tamizaje y a cualquier altitud, y 2) Cuando presente una diferencia de igual o mayor a 4% entre la pulsooximetría pre y posductal (independiente de cuál sea la mayor) en la medición repetida y a cualquier altitud.
El resultado del tamizaje será negativo cuando: 1) El niño o la niña presente una saturación mayor o igual al punto de corte según la altitud en la primera o en la segunda medición (95% por debajo de los 1.500 m.s.n.m. y 92% por encima de los 1.500 m.s.n.m.) y no tenga una diferencia igual o mayor a 4% entre la pulsooximetría pre y postductal en ninguna de las mediciones; y 2) Cuando tenga una saturación mayor o igual a 90% en la tercera medición de pulsooximetría, en el caso en el que haya estado indicada la repetición, y no tenga una diferencia significativa entre las saturación pre y postductal (mayor al 3%).
La pulsooximetría preductal puede ser mayor que la post ductal en casos de corto circuito de derecha a izquierda con ductus abierto, como en la hipertensión pulmonar suprasistémica. A su vez, la pulsooximetría post ductal puede ser mayor que la preductal en casos de corto circuito de izquierda a derecha con ductus abierto, como en la Transposición de grandes arterias. Por este motivo, se valora la diferencia entre pulsooximetrías pre y postductales y no la predominancia de una de ellas sobre la otra.
NOTA: debe tenerse en cuenta que un resultado de tamizaje negativo NO descarta del todo, una cardiopatía congénita (ni siquiera una cardiopatía congénita compleja), especialmente aquellas que no son dependientes del ductus, por lo que deben analizarse siempre los demás datos que puedan ser recuperados en la anamnesis y en el examen físico general y en el examen cardiovascular, incluyendo la toma de tensión arterial en las cuatro extremidades, ya establecida en la Resolución 3280 de 2018 o la norma que la modifique o sustituya.
Claves para un correcto tamizaje.
Debe garantizarse que todos los equipos, dispositivos e insumos para la realización tanto del tamizaje como de la evaluación diagnóstica, sean adecuados para la evaluación de recién nacidos, lo que incluye el pulsooxímetro, el electrocardiógrafo y el ecocardiógrafo.
A nivel del tamizaje, el oxímetro de pulso consta de tres partes: 1) El monitor (donde se encuentra la pantalla con los valores y la onda pletismográfica de la saturación de oxígeno o un equivalente), 2) el cable, y 3) el sensor (con la fuente de luz y el detector). Se recomienda emplear el pulsooxímetro con sensor de cinta adhesiva y no uno de pinza, puesto que este último plantea mayores riesgos de alteraciones en el registro.
En la figura 6, se presenta como modelo un procedimiento de tamizaje neonatal con un sensor de cinta adhesiva.
Figura 6. Modelo de realización de tamizaje neonatal de cardiopatía congénita con pulsooxímetro con sensor de cinta adhesiva.
Tomado de Circulation, 2018)
Para el correcto tamizaje, se debe emplear solamente un sensor neonatal, y asegurarse que el sensor esté en contacto con la piel, sin lesionarla. Asimismo, la fuente de luz y el detector del sensor deben estar alineados. Debe cubrirse el sensor para evitar la interferencia con la luz, y durante la medición, se debe evaluar la correlación adecuada entre la onda de pulso y la frecuencia cardíaca del niño.
Actuación frente a un tamizaje positivo para cardiopatía congénita
Todo recién nacido con tamizaje positivo para cardiopatía congénita debe ser hospitalizado y atendido con criterio de URGENCIA, puesto que las cardiopatías congénitas susceptibles de tamizaje tienen una alta probabilidad de generar mortalidad neonatal a corto plazo. En este sentido, ante un tamizaje positivo para cardiopatía congénita se debe garantizar la valoración completa del estado físico del niño inmediata (para considerar causas adicionales de hipoxemia e incluyendo la toma de tensión arterial), la estabilización que el niño pueda requerir según su estado clínico, la valoración por cardiología pediátrica y la toma de Ecocardiograma transtorácico con Doppler a color (realizado por cardiólogo pediatra). Teniendo en cuenta lo anterior, los niños y las niñas con tamizaje positivo deben ser hospitalizados en una Unidad de Cuidados Intensivos Neonatales y deben permanecer monitoreados.
En caso de no contar con cardiólogo pediatra ni con ecocardiograma en la institución en la que nació el niño, la EAPB debe garantizar el traslado URGENTE a institución en la que se pueda realizar la confirmación diagnóstica e iniciar el tratamiento que el niño requiera según su patología y su estado clínico. En todo caso, la valoración por cardiología pediátrica y la realización del ecocardiograma debe ser garantizado dentro de las 24 horas siguientes a obtener el resultado positivo del tamizaje neonatal.
Se recomienda que antes de la valoración por cardiología pediátrica y la realización del ecocardiograma, al recién nacido con tamizaje positivo para cardiopatía congénita se le realice un electrocardiograma (EKG) completo (que incluya las derivaciones derechas V3R y V4R) y una radiografía de tórax (en proyecciones anteroposterior y lateral). Sin embargo, la realización del EKG y de la radiografía de tórax no debe considerarse un requisito (y, por lo tanto, una potencial barrera) para acceder a la valoración por cardiología pediátrica ni para la realización del ecocardiogram a con Doppler.
Identificación y valoración de niños con riesgo y/o sospecha de cardiopatía congénita susceptibles de no ser detectados por el tamizaje neonatal
La elaboración de la historia clínica con enfoque antenatal de riesgo, valorando adecuadamente los antecedentes familiares y obstétricos, y la realización del examen físico completo, y también el específico cardiovascular, son fundamentales para identificar grupos de niños con riesgo y/o sospecha de cardiopatía congénita, que, en algunos casos, pueden tener tamizaje negativo.
A continuación, se describen los elementos más importantes para tener en cuenta tanto en la anamnesis como en el examen físico para la detección de riesgo o de una posible cardiopatía congénita en un recién nacido (independiente del resultado del tamizaje neonatal):
Datos de anamnesis:
- Datos de evaluación antenatal de cromosomopatías o de defectos congénitos por ecografía prenatal de detalle anatómico.
- Prematuridad.
- Recién nacidos macrosómicos.
- Sospecha de síndromes genéticos como el Síndrome de Down (se asocia con Canal AV, CIA, CIV, Tetralogía de Fallot, Ductus Arteriosus Persistente-DAP), Trisomía 13 y 18 (CIV, Coartación de Aorta, Displasias polivalvulares y Cardiopatías complejas), Síndrome de Noonan (Estenosis pulmonar, CIA y Miocardiopatía), Síndrome de Williams, (Estenosis aórtica supravalvular), Síndrome de DiGeorge (Interrupción del arco aórtico, Tronco arterioso).
- Defectos congénitos como los asociados a rubeola congénita (se asocian con DAP y estenosis pulmonar periférica), Asociación CHARGE (CIA, CIV, DAP), Asociación VACTERL (CIV, Tetralogía de Fallot).
- Hijo o hija de madre con enfermedades maternas como la Diabetes (se asocia con hipertrofia septal asimétrica y con transposición de grandes arterias) o el Lupus Eritematoso Sistémico (se asocia con Bloqueo Aurículo Ventricular Completo, requiere EKG y ecocardiograma).
- Hijos o hijas de madres con exposición a agentes físicos o químicos como el alcohol (Comunicación Interauricular – CIA o Comunicación Interventricular – CIV), Litio (Anomalía de Ebstein), fármacos o drogas como el ácido retinoico (Cardiopatías troncoconales), Ácido Valproico (CIA, CIV, Estenosis aórtica, Coartación aórtica, Atresia pulmonar sin CIV), la talidomida, anfetaminas y AINES (alteran los procesos de maduración de la musculatura lisa a nivel arteriolar pulmonar y ductal en el tercer trimestre del embarazo con posible Hipertensión Pulmonar).
Datos del examen físico:
Adicional a los demás elementos fundamentales del examen físico general completo que puedan sugerir una patología aguda o una comorbilidad, en el contexto de la atención neonatal y del programa de tamizaje neonatal, siempre deben tenerse en cuenta los siguientes aspectos en relación con el examen car diovascular:
- Frecuencia cardiaca: taquicardia o bradicardia.
- Cianosis: aunque debe tenerse en cuenta que no todas las cardiopatías congénitas producen cianosis.
- Hiperdinamia precordial: siempre es considerada anormal y sugestiva de cardiopatía congénita. Indica sobreesfuerzo cardiaco.
- Punto de Máximo Impulso: permite valorar la posibilidad de sobrecarga de trabajo de segmentos anatómicos específicos del corazón y puede sugerir crecimiento de cavidades cardíacas.
- Presencia de hepatomegalia: es un indicador de congestión venosa central asociada a falla cardiaca retrógrada.
- Palpación de pulsos braquiales y femorales: se valora su intensidad y simetría, permite valorar diferencias que pueden presentarse en patologías como la Coartación de Aorta.
- Soplos cardiacos: siempre son considerados patológicos en los recién nacidos.
- Tensión arterial en las 4 extremidades: debe presentar mediciones similares entre las 4 extremidades, con diferencias entre miembros inferiores y superiores que no sean mayores a 10 mm Hg. Deben registrarse estas mediciones en la historia clínica y hace parte del examen físico neonatal completo exigido en la Resolución número 3280 de 2018 o la norma que la modifique o sustituya.
Relación con los demás componentes de la Atención Integral en Salud y las Rutas Integrales de Atención en Salud.
Reconociendo que la cardiopatía congénita compleja es una agrupación de patologías distintas que pueden llegar a requerir un manejo diferente, el objetivo principal de esta línea de tamizaje dentro del Programa de Tamizaje Neonatal consiste en la identificación de los niños con sospecha de cardiopatía congénita compleja y la garantía de su evaluación diagnóstica urgente. La evaluación diagnóstica, el tratamiento y el seguimiento debe hacerse en el marco de la atención resolutiva que se necesite, sin barreras de ningún tipo.
Todo niño o niña, independiente del resultado del tamizaje neonatal con pulsooximetría o de la presencia de factores o antecedentes de riesgo o de alteraciones al examen físico, tiene derecho a la atención resolutiva particular a su condición, pero también al resto de los procedimientos y atenciones enunciados en los Lineamientos técnicos y Operativos de la RIAMP y la RIAPMS de la Resolución 3280 de 2018 o la norma que la modifique o sustituya. En el caso de tener un tamizaje positivo o de cumplir algunos de los criterios de mayor riesgo para la salud, la supervivencia y del desarrollo de la mencionada Resolución, deben ser considerados como niños de mayor riesgo y recibir la valoración integral en salud acorde a su condición de riesgo.
Bibliografía
1. Ambou Frutos, I., Liana Lastra Pérez, I., Deysi Vilches Lescaille, I., Lisis Osorio Illas, I., Meysi Ramos López, I., Nasibis Rodríguez Ahuar I Instituto Cubano de Oftalmología, I. I., … Habana, L. (2018). Manifestaciones clínicas asociadas al síndrome de TORCH Clinical manifestations associated to the TORCH syndrome. Revista Cubana de Oftalmología.
2. Busa, J., Harrison, J., Chappell, J., Yoshinaga-Itano, C., Grimes, A., Brookhouser, P. E., … Mason, P. (2007). Year 2007 position statement: Principles and guidelines for early hearing detection and intervention programs. Pediatrics. https://doi. org/10.1542/peds.2007-2333
3. Cortés-González, V., & Villanueva-Mendoza, C. (2015). Epidemiología del glaucoma congénito en la Asociación para Evitar la Ceguera en México, revisión de 5 años. Revista Mexicana de Oftalmología. https://doi.org/10.1016/j.mexoft.2015.01.003
4. Cullen, P., Guzmán, B. (2014). Tamiz de cardiopatías congénitas críticas Recomendaciones actuales. Acta Médica Grupo Ángeles, 12(1), 24-29.
5. Gamm, D. M., Kulkarni, A. D., & Albert, D. M. (2007). Retinoblastoma. In Garner and Klintworth's Pathobiology of Ocular Disease Part B, Third Edition. https://doi. org/10.1016/B978-0-12-374984-0.01319-X
6. García, R., Peddy, S., (2018). Heart Disease in Children. Prim Care Clin Office Pract, 45 (2018): 143–154. DOI: 10.1016/j.pop.2017.10.005.
7. Gilbert, C., & Foster, A. (2001). Childhood blindness in the context of VISION 2020 - The right to sight. Bulletin of the World Health Organization. https://doi. org/10.1590/S0042-96862001000300011
8. Harold, J (2014). Screening for critical congenital heart disease in newborns. Circulation,130(9): e79–81.
9. Instituto Nacional de Salud (2017). Informe del evento Defectos Congenitos en Colombia. Disponible en: https://www.ins.gov.co/buscador-eventos/Informesdeevento/ DEFECTOS%20CONG%C3%89NITOS%202017.pdf
10. Instituto Nacional de Salud (2017). Protocolo de Vigilancia en Salud Pública Defectos Congénitos. Disponible en: https://www.ins.gov.co/buscador-eventos/Lineamientos/PRO_Defectos_congenitos.pdf#search=defectos%20congénitos
11. Kemper, A., Mahle, W., Martin, G. & cols. (2011). Strategies for Implementing Screening for Critical Congenital Heart Disease. Pediatrics, 128: e1259. DOI: 10.1542/peds.2011-1317.
12. Khokhar, S., Pillay, G., Dhull, C., Agarwal, E., Mahabir, M., & Aggarwal, P. (2017). Pediatric cataract. Indian Journal of Ophthalmology. https://doi.org/10.4103/ijo. IJO_1023_17
13. Kyriakie Sarafoglou and cols (2017). Pediatric Endocrinologý and Inborn Errors of Metabolism Second Edition. Capítulo 1. Newborn Screening, Emergency treatment and Molecular testing. McGraw Hill Ed.
14. Londoño Trujillo et al (2019) Cost-efectiveness analysis of newborn pulse oximetry screening to detect critical congenital heart disease in Colombia. Resour Alloc (2019) 17:11. Disponible en: https://doi.org/10.1186/s12962-019-0179-2Cost
15. Mendivelso Duarte, F. O., Robayo García, A., Rodríguez Bedoya, M., & Suárez Rángel, G. (2019). Notificación de defectos congénitos por brote del virus del Zika en Colombia, 2015-2017. Revista Panamericana de Salud Pública. https:// doi.org/10.26633/rpsp.2019.38
16. Ministerio de Salud y Protección Social. (2013). Guía de práctica clínica del recién nacido prematuro. Colciencias.
17. Ministerio de Salud y Protección Social. Resolución número 603280 de 2018, Resolución número 3280 (2018)
18. Molina M., N., Páez, P., & Cordovez Wandurraga, C. (2008). Alteraciones visuales y oculares en pacientes con síndrome de Down. Ciencia y Tecnología Para La Salud Visual y Ocular. https://doi.org/10.19052/sv.1371
19. Nazar, G., Goycoolea, M., Godoy, J. M., Ried, E., & Sierra, M. (2009a). Universal newborn hearing screening: Review of 10,000 evaluations. Revista de Otorrinolaringología y Cirugía de Cabeza y Cuello.
20. Nazar, G., Goycoolea, M., Godoy, J. M., Ried, E., & Sierra, M. (2009b). Universal newborn hearing screening: Review of 10,000 evaluations. Revista de Otorrinolaringología y Cirugía de Cabeza y Cuello, 69(2), 93–102. Retrieved from https://scielo.conicyt.cl/pdf/orl/v69n2/art03.pdf
21. Ordóñez, L., Díaz, D., González-Marín, N., Rueda, R., Silva, R., Ramírez, C., … Rodríguez, S. (2018). Tamizaje auditivo neonatal en pacientes de alto riesgo con otoemisiones acústicas: evaluación de resultados. ACTA DE OTORRINOLARINGOLOGÍA & CIRUGÍA DE CABEZA Y CUELLO, 45(2), 112–120. Retrieved from http://acorl.org/index.php/acorl/article/view/109/53
22.. Reyes-Morales, D., & Salgado-Valladares, M. B. (2013). Diagnóstico de alteraciones oculares anatómicas y funcionales en neonatos TT - Anatomic and functional diagnosis of ocular abnormalities in neonates. Perinatol Reprod Hum.
23. Salas, A. (2008). Pulse oximetry values in healthy term newborns at high altitude. Annals of Tropical Paediatrics, 28, 275-278.
24. Samuel, T., Bromiker, R., Mimouni, F. & cols. (2013). Newborn oxygen saturation at mild altitude versus sea level: implications for neonatal screening for critical congenital heart disease. Acta Pædiatrica, 102, 379–384.
25. Sánchez Vanegas, G., Buitrago García, D. C., Moreno, C., Segura, M. M., Fernández Jaramillo, J., Solano Franco, A. A., … Angulo, S. (2017). Guía de práctica clínica para la detección temprana, el diagnóstico, el tratamiento y el seguimiento de los defectos refractivos en menores de 18 años. Pediatría. https://doi. org/10.14295/pediatr.v50i1.77
26. Sola, A., Chow, L., & Rogido, M. (2005). Retinopatía de la prematuridad y oxigenoterapia: una relación cambiante. Anales de Pediatría. https://doi. org/10.1157/13070182
27. Therrell, B., David Padilla, Loeber J., Kneisser I., Saadallah A., Borrajo G., Adams J. (2015). Current status of newborn screening worldwide: 2015. Seminars in perinatology 39 (2015)171-187.
28. Wallace, D. K., Morse, C. L., Melia, M., Sprunger, D. T., Repka, M. X., Lee, K. A., & Christiansen, S. P. (2018). Pediatric Eye Evaluations Preferred Practice Pattern®. Ophthalmology. https://doi.org/10.1016/j.ophtha.2017.09.032
29. Zarante, I., Franco, L., López, C., & Fernández, N. (2010). Frecuencia de malformaciones congénitas: evaluación y pronóstico de 52.744 nacimientos en tres ciudades colombianas. Biomédica. https://doi.org/10.7705/biomedica.v30i1.154.
1. Los EIM propuestos a tamizar son: Hipotiroidismo congénito, Hiperplasia suprarrenal congénita, Deficiencia de Biotinidasa, Fenilcetonuria, Galactosemia, Deficiencia de acilCoA deshidrogenasa de cadena media (MCAD) o Acidurias orgánicas (acidemia propiónica y acidemia metilmalónica). Para ello se propone toma a las 72 horas (o en caso de que no sea posible, antes del egreso).
2. INS (2023). Boletín Epidemiológico Semanal. Comportamiento de la notificación al Sistema de Vigilancia en Salud Pública (Sivigila) de las enfermedades huérfanas-Raras, Colombia 2016-2022.
Disponible en: https://www.ins.gov.co/buscador-eventos/BoletinEnidemiologico/2023_ Bolet%C3%ADn_epidemiologico_semana_8.pdf
3. Seguido por los defectos del sistema osteomuscular con 37,6 casos por cada 10.000 nacidos vivos y los defectos del sistema nervioso central con 16,2 casos por cada 10.000 nacidos vivos
4. La condición buscada debe ser un problema de salud importante, debe existir un tratamiento aceptado para los pacientes con enfermedad reconocida, el diagnóstico y tratamiento deben estar disponibles, debe existir una etapa de latencia asintomática temprana reconocible, debe haber una prueba de tamizaje reconocida, la prueba debe ser aceptada por la población, la historia de la enfermedad conocida y tratamiento reconocido.
5. Esta definición de las patologías a incluir en el tamizaje debe ser validada con el IETS (Instituto de Evaluación Tecnológica en Salud) en lo que corresponde a la valoración de costos, de tal manera que la decisión del sistema de salud sea sustentable en el tiempo. La consideración debe sopesar el impacto en los individuos afectados contra la carga para los individuos no afectados.
6. Andermann, A., Blancquaert, I., Beauchamp, S., & Déry, V. (2008). Revisiting Wilson and Jungner in the genomic age: a review of screening criteria over the past 40 years. Bulletin of the World Health Organization, 86, 317-319.
7. Un análisis de programas de tamizaje Neonata' en Europa en 2010 mostró la gran variabilidad en términos de condiciones incluidas (de 2 hasta 30); educación a las familias, consentimiento informado; edad de recolección de la muestra, metodología de screening, almacenamiento de muestra; así como confirmación diagnóstica, tratamiento y seguimiento.
8. Debe explicarse la naturaleza del examen de tamizaje, para evitar riesgos psicosociales asociados a falsos positivos en los cuales es descartada posteriormente la patología. Otros riesgos asociados a i) Toma de muestra de sangre: hematoma o infección; ii) toma de saturación: equimosis
9. El retardo mental asociado al tiempo de hipotiroidismo congénito sin tratamiento muestra que el Recién nacido antes del mes, puede tener secuelas neurológicas; de 1 a 3 meses, las secuelas dependen del caso y la severidad (se estima que por cada día que pasa pierden un punto de coeficiente intelectual) y aquellos niños y niñas con más de 3 meses que no reciben tratamiento, tendrán secuelas neurológicas.
10. Consideración de punto de corte es mayor o igual a 6 pUl/mL en recién nacidos prematuros extremos
11. Para avanzar en esto es fundamental tener en cuenta otros aspectos de la atención neonatal como la estancia hospitalaria, la cual deberá ser mínimo de 24 horas para el recién nacido sano, a término, sin complicaciones, nacido por vía vaginal; y de mínimo 48 horas para el recién nacido con riesgos o nacido por cesárea, en concordancia con lo definido en Resolución número 3280 de 2018.
12. Este punto de corte fue establecido hace varios años y se ha ajustado a lo largo de la experiencia de los 19 años de funcionamiento de la práctica del tamizaje de hipotiroidismo congénito en el país. En algunos países, el punto de corte puede llegar a ser hasta de 40 íUl/mL. Ajustar el punto de corte implica tener un seguimiento como se espera realizar en el Programa y realizar estudios específicos para ello.
13. En articulación con los demás actores que tienen responsabilidad en este proceso de gestión (EAPB y DTS).
14. Las directrices, conceptos o disposiciones relacionados con la toma, manejo, almacenamiento y transporte de la muestra; su procesamiento analítico; así como todos los aspectos que considere necesarios para avanzar en la calidad del tamizaje neonatal, serán definidos por el INS.
15. Para además gestionar el aseguramiento en el caso de recién nacidos de padres no afiliados
16. En la Resolución número 3280 se menciona Respuesta Auditiva de Tallo Encefálico Automatizada (RATEA), sin embargo, la denominación en CUPS actualmente de la tecnología es 954632: Potenciales Evocados Auditivos de Corta Latencia Automatizados Medición de Maduración (PEAA)
17. Se determinaron como factores de riesgo para hipoacusia: antecedente familiares de sordera, Recién nacidos con Bajo peso al nacer (BPN): <2500 gr, Recién nacido prematuro: <37 semanas; estigmas asociados a un síndrome (Espectro Oculo-Aurículo-Vertebral o Síndrome de Goldenhar, Labio y/o paladar Hendido! Malformación anatómica auricular y/o CAE, Síndrome de Down, Malformaciones congénitas de cabeza y cuello y Síndromes relacionados con desordenes auditivo-vestibulares); meningitis o neuroinfección (Infecciones del oído, Secuelas de meningitis); hiperbilirrubinemia (aún sin incompatibilidad de RH) que requiere manejo con fototerapia o exanguinotransfusión; antecedentes maternos de exposición a ototóxicos; examen neurológico anormal (Reflejos auditivos alterados, Retraso del desarrollo motor); traumas prenatales que puedan afectar al feto; Trastorno respiratorio; Traumas perinatales; Infecciones maternas de Rubeola, Citomegalovirus, sífilis, herpes, toxoplasma, VIH, o sospecha de Zika Chikungunya (mientas se disponga de prueba serológica) u otras infecciones intrauterinas que pueden generar riesgo de hipoacusia; Hipoxia perinatal – criterios por clínica o gases arteriales, incluye estado fetal insatisfactorio, hipoxia prenatal y RN que requiere maniobras; RN en UCI neonatal con requerimiento de oxígeno; Hipotiroidismo o errores congénitos del metabolismo
18. El pliegue del epicanto es un pliegue del párpado superior que cubre la esquina interna del ojo. Por lo general, los niños muy pequeños lo tienen, lo cual es normal, y también es común en las personas de descendencia asiática. El pliegue del epicanto puede ser un rasgo diagnóstico importante en algunas condiciones tales como el síndrome de Down.
19. Estrabismo convergente.
20. A excepción de los casos de antecedente de enfermedades visuales / oculares genéticas o congénitas.
21. También se consideran factores de riesgo para alteraciones oculares: Hipoxia perinatal. Riesgo o sospecha de lesión neurológica aguda (hipoglicemia severa, convulsiones, ictericia severa no tratada, sepsis con afectación de SNC o candidemia


